24.1 背景介绍
免疫治疗已成为黑色素瘤、肺癌、头颈部肿瘤等多种晚期癌症的标准治疗方法。淋巴细胞丰富的肿瘤微环境是免疫治疗反应的预测因素。
尽管从理论上讲,这些肿瘤浸润淋巴细胞应该具有很高的免疫原性,但研究表明,肿瘤微环境本身具有免疫抑制作用,而肿瘤相关抗原(TAAs)的免疫原性很弱,从而限制了大多数肿瘤类型的自发性抗肿瘤免疫活性。
因此,改变肿瘤生长和免疫抑制性肿瘤微环境之间的平衡,同时提高抗肿瘤免疫反应的幅度的策略是非常需要的。目前的许多免疫疗法,如伊匹单抗、派姆单抗和纳武单抗等,都影响了这些免疫调节通路的关键因素,如CTLA-4和PD-1,从而增强了抗肿瘤免疫。
使用伊匹单抗阻断CTLA-4和使用派姆单抗或纳武单抗阻断PD-1可分别产生11%-15%和30%-40%的应答率。因此,研究人员开始寻求伊匹单抗和纳武单抗的联合治疗。尽管应答率远高于单独用药,但由于双检查点阻断疗法,严重不良事件的发生率也有所上升。因此,具有良好临床活性同时毒性较低的疗法非常值得期待。
24.1.1 什么是溶瘤病毒?
肿瘤溶解病毒包括未修饰的野生型和基因工程制剂,可选择性地感染肿瘤细胞并在肿瘤细胞内复制,导致感染细胞裂解。此外,肿瘤裂解释放的促炎细胞因子和肿瘤衍生抗原可触发免疫系统并激活抗肿瘤免疫。溶瘤病毒在癌症治疗中是有用的,因为它们不仅对癌细胞具有先天的嗜性并导致肿瘤死亡,而且释放的TAAs可作为增强肿瘤特异性抗肿瘤免疫的靶点。
24.1.2 溶瘤病毒史
甚至在溶瘤病毒被设计或使用之前,一些研究人员早在20世纪50年代中期就观察到一些病毒具有感染性,从而导致体外外周血白血病细胞死亡。此外,历史上曾有研究表明,水痘、麻疹或肝炎导致的病毒综合征可使白血病和淋巴瘤等晚期恶性肿瘤缓解。
1949年,22例霍奇金病患者接受了含有乙型肝炎病毒的人血清肠外注射治疗,其中13例出现感染。其中7例出现部分抗肿瘤反应。1952年,34例晚期难治性肿瘤患者接受了埃及101病毒治疗,结果发现4/34的患者出现暂时性肿瘤消退。1956年,腺-咽-结膜(APC)病毒用于治疗30例宫颈癌患者,其中26例出现抗肿瘤反应。1967年,Lindenmann和Klein对溶瘤病毒进行了定点研究,证明流感病毒的病毒疗法可增强肿瘤细胞抗原的免疫原性。20世纪70年代,Asada证实40%以上的晚期癌症患者接受非减毒腮腺炎病毒治疗后产生抗肿瘤反应。1999年晚些时候,Martuza、Toda和其他人发现HSV G207(一种基因工程溶瘤病毒)在CT26结肠癌模型中诱导抗肿瘤免疫。目前,正在对几种不同类型的病毒进行多个临床试验。
24.1.3 这种疗法特征是什么?
肿瘤选择性和通过免疫原性细胞死亡释放 TAAs 与其他信号和细胞因子共同激活抗肿瘤免疫是溶瘤病毒的特点。与TAAs共同发挥作用的信号是损伤相关分子模式(DAMP)和溶瘤病毒衍生的病原体相关分子模式(PAMP)
由于溶瘤病毒激活抗肿瘤免疫反应,因此这种疗法可能会产生持久的反应。鉴于溶瘤病毒针对多种致癌途径产生细胞毒性,产生抗药性的可能性较小。与检查点阻断抑制剂等大多数免疫疗法不同的是,特异的肿瘤选择性可使全身毒性达到最小。
这些病毒大多是作为瘤内疗法开发的,但也有少数可用于全身。溶瘤病毒疗法面临的一个特殊挑战是无法有效地将这些病毒输送到肿瘤结节,并进一步扩散到远处的微转移灶,从而限制了其疗效。抗溶瘤病毒抗体可能作为人体血清中先天性免疫的一部分预先存在,或因多次使用这种疗法而产生,这些都会限制溶瘤病毒在全身的使用。此外,溶瘤病毒在肿瘤内不易外渗,并且会被肝脏隔离。
溶瘤病毒的治疗效果通过病毒脱落、瘤内病毒复制、病毒血症、病毒基因组、病毒载量、免疫浸润和循环免疫细胞等指标监测。
24.1.4 溶瘤病毒的作用机制
溶瘤病毒对肿瘤的选择性依赖几个因素的影响。
首先,存在受体介导的病毒特异性细胞进入,其自然靶向肿瘤细胞表达受体,如表皮生长因子受体(EGFR)、叶酸受体、Her2-neu、前列腺特异性抗原、CD20、COX-2和破骨细胞素等,或者病毒可以通过这些受体被工程化以特异性靶向癌细胞。CD155被认为是脊髓灰质炎病毒受体,存在于多种肿瘤类型的细胞上,并促进脊髓灰质病毒进入。
其次,肿瘤细胞等代谢活跃的细胞为溶瘤病毒提供了良好的复制场所。肿瘤驱动基因突变也能专门帮助病毒复制。腺病毒在 S 期进行特异性复制。野生型病毒编码 E1A 蛋白,通过视网膜母细胞瘤信号转导促进病毒进入 S 期。视网膜母细胞瘤信号突变和富集的 S 期群体可见于许多癌症类型;因此,在溶瘤变体中删除 E1A 基因有助于降低其在正常细胞中的致病性 。
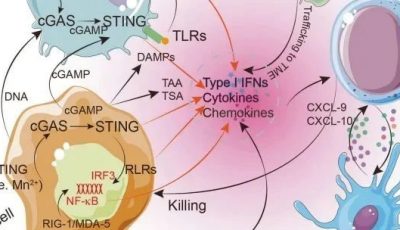
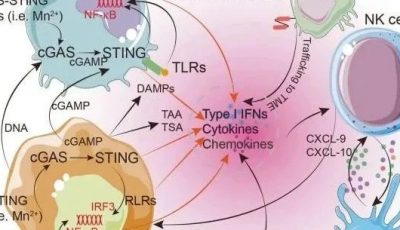
第三,肿瘤细胞中抗病毒 I 型干扰素信号缺陷有助于病毒复制。呼肠孤病毒优先攻击 Ras 信号激活的细胞。使癌细胞易受这些病毒溶瘤效应影响的其他一些改变的信号通路包括 RB/E2F/p16、p53、PKR、表皮生长因子受体、Ras、Wnt、抗凋亡、缺氧、IFN 缺陷和其他先天免疫信号通路。病毒在肿瘤微环境中的复制激活了先天免疫和肿瘤特异性免疫,导致癌细胞和基质细胞的细胞毒性(Fig. 24.1)。
癌细胞死亡的其他模式有:(1) 病毒直接溶解癌细胞,这可能是细胞凋亡、坏死、热解或自噬的结果,多数情况下是综合作用的结果;(2) 溶瘤病毒的抗血管生成特性可导致未感染细胞的坏死和凋亡。与此类似,针对溶瘤病毒疗法提出的抗药性机制是宿主体内存在中和抗体以及针对溶瘤病毒的先天性免疫反应。
24.1.5 溶瘤病毒的类型
溶瘤病毒有两种类型:(1)由于依赖致癌信号通路或对先天性抗病毒信号敏感性提高,优先在癌细胞中复制,而非致病细胞不受影响;(2)经过基因操作和/或基因工程改造,插入或缺失在正常细胞而非癌细胞中复制所需的基因的病毒。
自主副病毒、肌瘤病毒(痘病毒)、新城疫病毒(副粘病毒)、再病毒和塞内卡谷病毒(皮卡病毒)都是在癌细胞中复制的特异性病毒。另一方面,麻疹病毒(副黏液病毒)、脊髓灰质炎病毒(皮卡病毒)、疫苗病毒(痘病毒)、腺病毒、单纯疱疹病毒和水泡性口炎病毒等病毒则是通过基因操作或工程技术制造的。
目前正在对几种溶瘤病毒进行临床试验。唯一获得美国食品及药物管理局批准的溶瘤病毒疗法是提取自 HSV-1 的 Talimogene laherparepvec(T-VEC),用于治疗黑色素瘤。其他正在开发的疗法包括柯萨奇病毒(CVA21)、腺病毒(K901、CG0070)、疫苗(JX-594、GM-CSF RV、Pexa-Vec)和重组病毒(pelareorep、REOLYSIN®)。
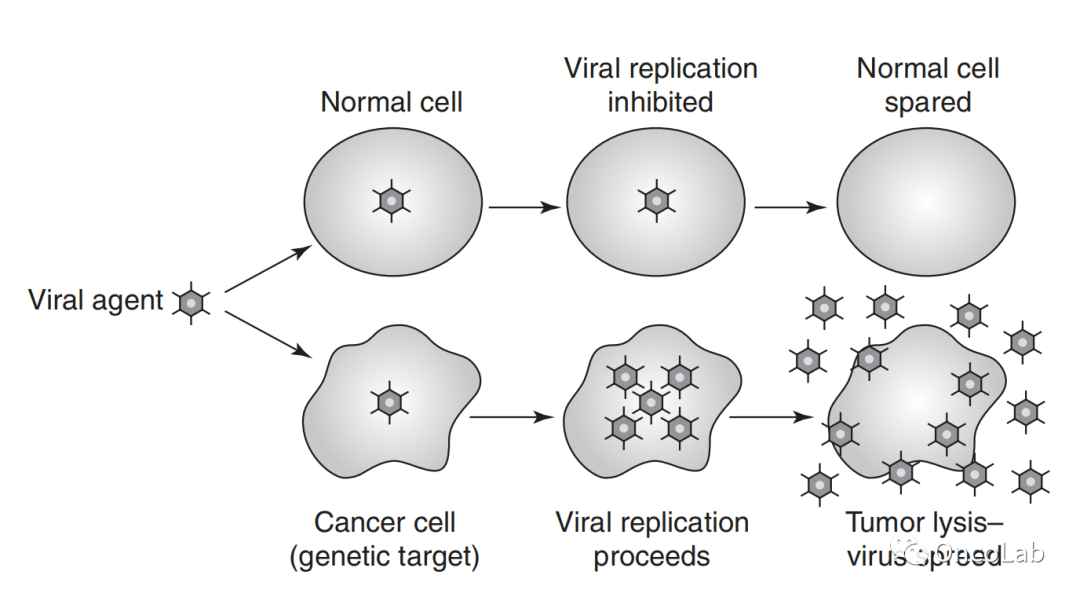
Fig. 24.1溶瘤病毒的作用机制:癌细胞中的选择性复制、肿瘤溶解、病毒释放,以及癌组织内的扩散。
24.2 T-VEC
24.2.1 什么是T-VEC
Talimogene laherparepvec(T-VEC)以前也称为 OncoVEXGM-CSF,是一种改良的单纯疱疹病毒 1 型衍生的溶瘤免疫疗法,已被批准用于黑色素瘤的瘤内治疗。目前正在开发用于多种实体瘤的治疗。
24.2.2 T-VEC的结构和可能作用机制
这种溶瘤病毒源自 HSV-1。鉴于 HSV-1 的特征十分明确,其生物学特性也广为人知,因此是一种合适的载体。它的大型非整合双链 DNA 基因组很容易操作,可以插入大量基因。T-VEC 的结构(Fig. 24.2)显示删除了两个 HSV 基因:ICP34.5和ICP47。ICP34.5 赋予 HSV-1 神经病毒性。因此,ICP34.5 基因的缺失可提供选择性的癌细胞复制,而用两个 GM-CSF 基因拷贝替代则可增强粒细胞-巨噬细胞集落刺激因子(GM-CSF)的局部产生。GM-CSF负责树突状细胞和巨噬细胞在肿瘤内的成熟和招募,这些细胞和巨噬细胞反过来又允许肿瘤抗原呈递,从而产生 T 细胞介导的细胞毒效应。ICP47 的缺失会导致 US11 启动子的早期激活,从而增强病毒复制并促进抗原呈递,导致更好的抗肿瘤免疫反应 。
与其他溶瘤病毒类似,T-VEC 也被认为具有局部和全身效应(Fig.24.3)。通过上述机制,T-VEC 可选择性地在肿瘤细胞中复制,从而产生溶瘤作用。这反过来又会释放出更多的子代病毒,周而复始。在产生免疫调节细胞因子GM-CSF的同时,肿瘤特异性抗原的释放会诱导树突状细胞的招募和成熟。肿瘤细胞抗原呈递给 T 细胞,导致 CD8+ T 细胞活化和扩增,引起全身免疫反应。
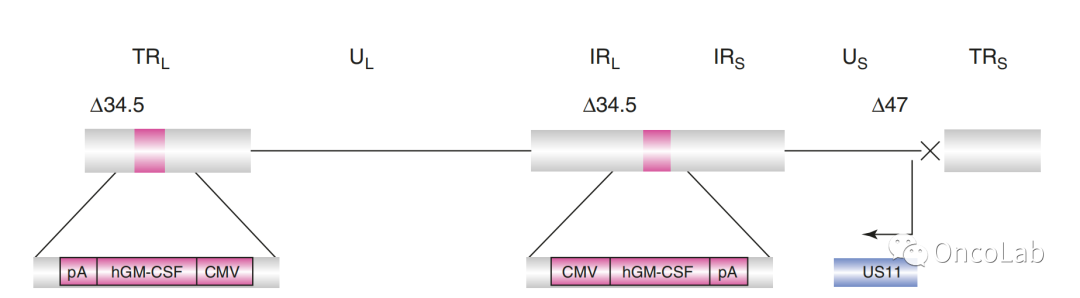
Fig. 24.2 T-VEC 基因组的结构。ICP34.5 和 ICP47 的删除位置标记为Δ34.5和Δ47。用粉红色标记的区域是插入人GM-CSF基因的位点。
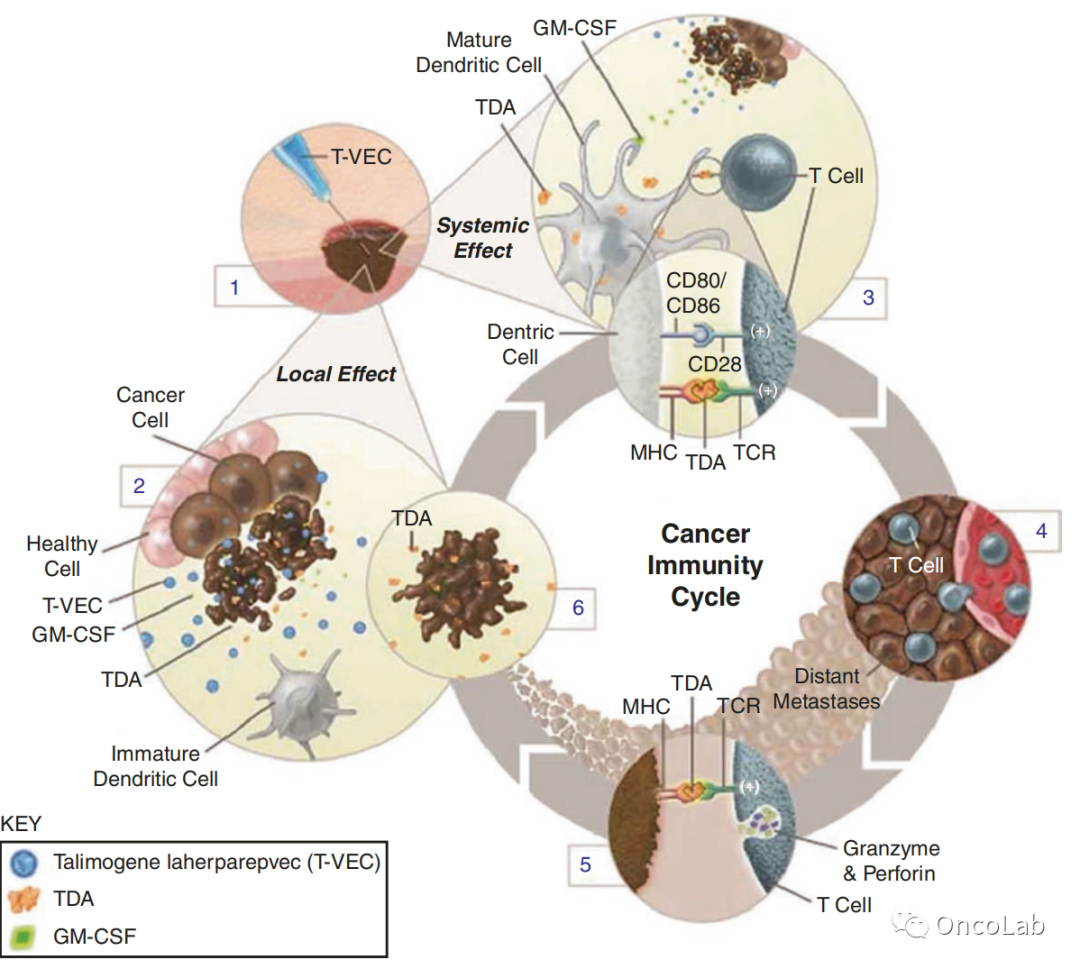
Fig. 24.3 T-VEC 的作用机制。肿瘤内施用 T-VEC(1)后,病毒在癌细胞中选择性复制(2)。T-VEC 还表达 GM-CSF,其促进树突状细胞的成熟和功能,引发系统性 T 细胞介导的抗肿瘤反应(3)。病毒可系统性增殖至远处的肿瘤部位(4)。肿瘤细胞抗原呈递给 T 细胞导致先天免疫系统激活(5)。肿瘤细胞裂解释放肿瘤衍生抗原(TDA)(6)。
24.2.3 T-VEC的用药标准及操作
根据肿瘤尺寸确定最大注射量。T-VEC 的注射量因病变大小而异:肿瘤最长尺寸不超过 0.5 厘米为 0.1 毫升,0.5 至 1.5 厘米为 0.5 毫升,1.5 至 2.5 厘米为 1 毫升,2.5 至 5 厘米为 2 毫升,肿瘤最长尺寸超过 5 厘米为 4 毫升。每次最大注射量为 4 毫升,注射量根据肿瘤最长尺寸的体积计算。当存在多个病灶时,建议首先注射最大的病灶,然后注射小一些的病灶,最后注射无症状的病灶。注射 T-VEC 前,必须用酒精棉球清洁待注射部位,并让其风干。如果病变表面无法触及,则应在超声引导下对较深的皮下肿瘤进行注射。通常情况下,建议使用 T-VEC 注射针单个插入部位,但较大的肿瘤可能需要多个插入部位。除非注射部位曾有过疼痛史,否则通常不需要在注射前服用药物和局部麻醉剂。治疗后,建议在注射部位按压 30 秒。注射部位应覆盖纱布和闭塞性敷料,每次治疗后应覆盖一周。与治疗部位接触的所有材料都应采用通用预防措施进行处理。
T-VEC 是作为生物安全一级制剂处理的,这意味着它不会对正常健康人造成持续伤害。它是在无菌生物安全柜中制备的。它有两种不同类型的小瓶:浓度为 106 PFU/ml 的黄绿色小瓶和浓度为 108 PFU/ml 的蓝色小瓶。这些小瓶储存在零下 70 摄氏度或更低的温度下,在室温下解冻,直到转化为液态供使用。解冻后,小瓶可冷藏 12 小时(106 PFU/ml 浓度)至 48 小时(108 PFU/ml 浓度)。小瓶解冻后不能再冷冻。在处理 T-VEC 时,必须遵守个人防护装备和通用预防措施。如发生意外接触,应将接触区域用水清洗 15 分钟。如果发生溢出,应使用 10%漂白剂溶液和吸水材料清洗表面。
24.2.4 使用T-VEC的临床前研究
T-VEC在鼠A20肿瘤模型中进行了研究。在双侧侧腹系统中,将表达和不表达 GM-CSF 基因的 HSV-1 病毒株注射到单侧肿瘤中。表达和不表达 GM-CSF 的 HSV-1 病毒株都会导致肿瘤消退;但只有表达 GM-CSF 的 HSV-1 才会导致对侧肿瘤消退。只有用表达 GM-CSF 的 HSV-1 治疗时,才会出现针对亲代 A20 细胞的细胞毒性 T 细胞,这表明该病毒株产生了长期的抗肿瘤免疫反应。这为进一步改造 HSV-1 基因和生成 T-VEC 奠定了基础。
T-VEC等疗法被认为是治疗黑色素瘤的理想方法,因为:(1)转移灶的存在表明黑色素瘤细胞同时扩散到了真皮淋巴管,使手术切除变得困难;(2)黑色素瘤的转移灶会优先扩散到皮肤,使其成为通过区域内疗法进行靶向治疗的最佳选择。因此,T-VEC疗法在黑色素瘤方面取得了很大进展。为了与内部疗法保持一致,卡介苗、GM-CSF、IL-2、PV-10 和 IFN-α 等药物已被使用,并在注射和非注射病灶中显示出反应,但只有不到一半的患者接受了治疗。皮肤毒性和缺乏系统性获益限制了这些药物的使用。
研究表明,注射 T-VEC 可增加局部和全身 MART-1 特异性 CD8+ 效应 T 细胞,同时减少 CD4+ Foxp3+ 调节 T 细胞和髓源性抑制细胞 (MDSC)。与未注射部位相比,注射部位的调节性T细胞比例较低。
24.2.5 早期临床试验
在I期临床试验中,对30例患者(包括晚期乳腺癌,头颈癌,结肠直肠癌和黑色素瘤)的皮肤,皮下或浅表淋巴结部位的T-VEC进行了安全性,最佳剂量和时间表评估。在19个可评估的组织学标本中,73%的注射部位活组织检查发现炎症和坏死。坏死部位的 HSV 蛋白染色较强。肿瘤微环境中的非肿瘤细胞无坏死迹象,证明了 T-VEC 的肿瘤特异性。该研究得出的最佳剂量和疗程为初始剂量 106 PFU/ml,3 周后剂量为 108 PFU/ml,每 2 周重复一次,直至出现临床反应、毒性或疾病进展。HSV血清阴性和血清阳性患者的临床活性相似。
T-VEC 在 I 期研究中显示出良好的生物活性后,又在 III 期和 IV 期黑色素瘤患者中开展了 II 期研究。根据 RECIST 标准评估,26% 的患者有了应答,其中 8 名患者获得了完全应答。92%的患者获得了7个月到31个月不等的持久应答。意向治疗人群的 1 年存活率为 58%,而有初步客观反应的患者的存活率为 93% 。
在美国进行的一项Ib期研究(NCT01740297)中,19名患者接受了T-VEC与伊匹单抗联合治疗。T-VEC的剂量为第1天106 PFU/ml,3周后第二次剂量为108 PFU/ml,每2周重复一次。伊匹单抗的剂量为3毫克/千克,从第6周的第1天开始,每3周一次,共4次。
除5名患者报告≥3级不良事件(AE)外,该疗法总体耐受性良好。恶心是常见的 3 级不良事件。其他不良反应包括发热、疲劳、流感样症状、脱水、腹泻和呕吐。
使用免疫相关反应指标(irRC)评估的总反应率为56%,其中4例(33%)完全反应,5例部分反应。这一总体反应率与使用伊匹单抗和尼夫单抗的56%相当,只是55%的参与者出现了3/4级AE。持久应答率(应答持续时间≥6个月)为44%。12个月无进展生存期(PFS)为50%,总生存期(OS)为72%。活化的 CD8+ T 细胞(CD3+、CD4–、HLA-DR+)在治疗后比基线增加了 1.5 倍,并与应答相关。
与此类似,一项Ib/III期研究(NCT2263508)正在进行中,该研究研究了T-VEC与派姆单抗在既往未经治疗、无法切除的III/IV期黑色素瘤患者中的联合应用。根据目前公布的Ib期研究结果,使用irRC评估的确诊总反应率为57.1%,完全缓解率为23.8%。参与者在第1天接受剂量为106 PFU/ml的T-VEC治疗,第22天接受剂量为108 PFU/ml的T-VEC治疗,此后每2周接受一次治疗,而派姆单抗的静脉注射剂量为200毫克,第36天接受治疗,此后每2周接受一次治疗。33%的患者出现了3/4级不良反应,没有出现5级不良反应。
另一项研究 T-VEC 在晚期胰腺癌患者中安全性的 I 期试验证明,T-VEC 可通过内窥镜、超声引导下的细针注射 (EUSFNI) 安全地直接用于内脏病灶。根据试验设计,患者将先接受104 PFU/ml至106 PFU/ml不等的首剂T-VEC,然后每两周再接受两剂107-108 PFU/ml不等的T-VEC,所有剂量均在内镜下注射。该研究计划分四组进行,但由于安全性以外的原因,研究在第四组入组之前就停止了。第 3 组的 4 人中有 2 人的肿瘤缩小超过 30%。最常见的不良反应包括腹水、脱水、贫血、腹痛、便秘、恶心和呕吐。虽然出现了两例五级不良反应,但这些不良反应并非由研究药物引起。有趣的是,59% 的参与者在接受计划的治疗前中断了研究。
在一项 I/II 期研究中,T-VEC 还与放疗和顺铂联合用于未经治疗的 III/IV 期头颈部鳞状细胞癌患者。参与者在第 1、22 和 43 天接受 70 Gy 分 35 次的化放疗,顺铂剂量为 100 mg/m2。T-VEC的初始剂量为106 PFU/ml,随后在组别1、2和3中分别追加两个剂量106 PFU/ml、107 PFU/ml或108 PFU/ml。该治疗方案总体耐受性良好,未报告出现剂量限制性毒性。所有患者均在 6-10 周后接受颈部切除术。RECIST评估的反应率为82%(4例完全反应,10例部分反应),93%的患者在颈部切除术时出现病理完全反应。29个月后,疾病特异性生存率为82%,无复发生存率为76%。
其他选定的正在进行的试验列于Table 24.1。
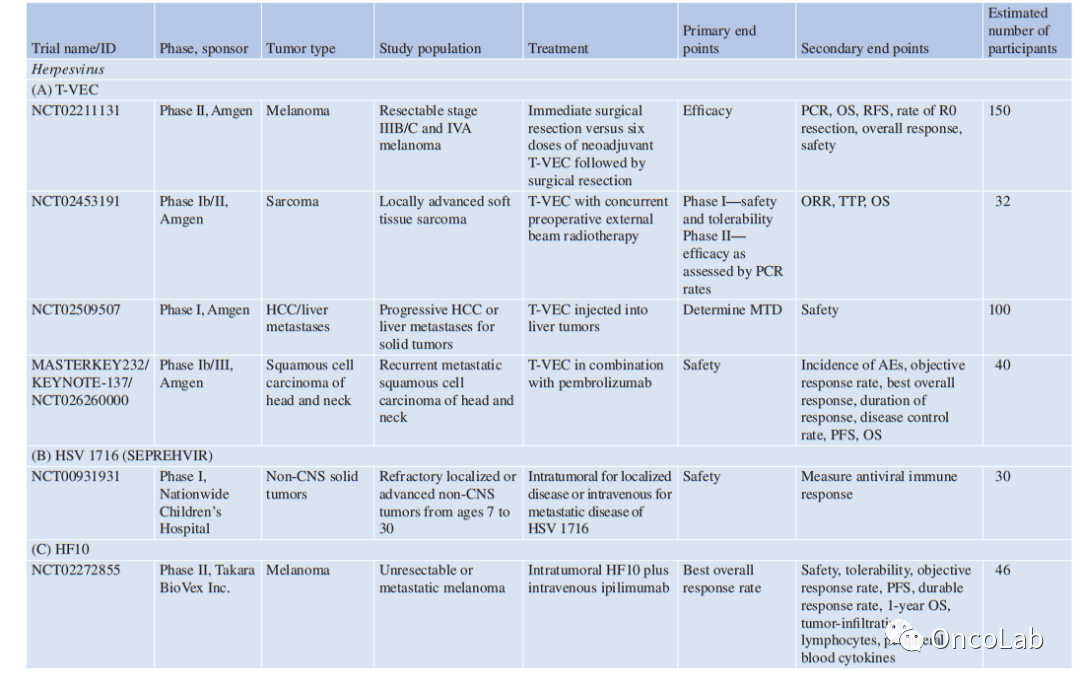
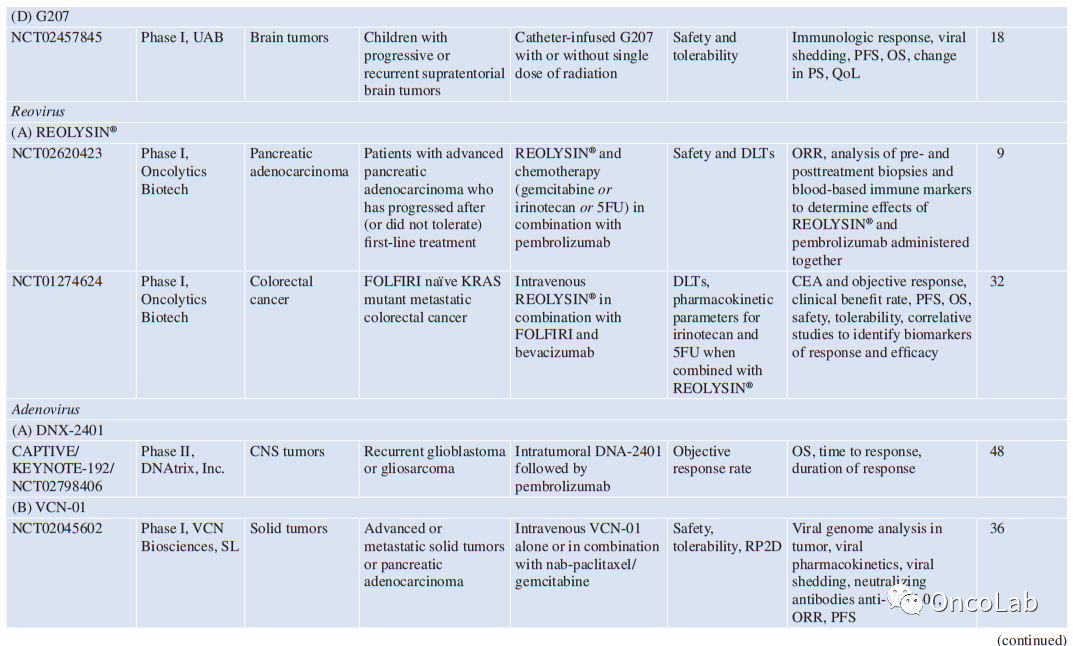
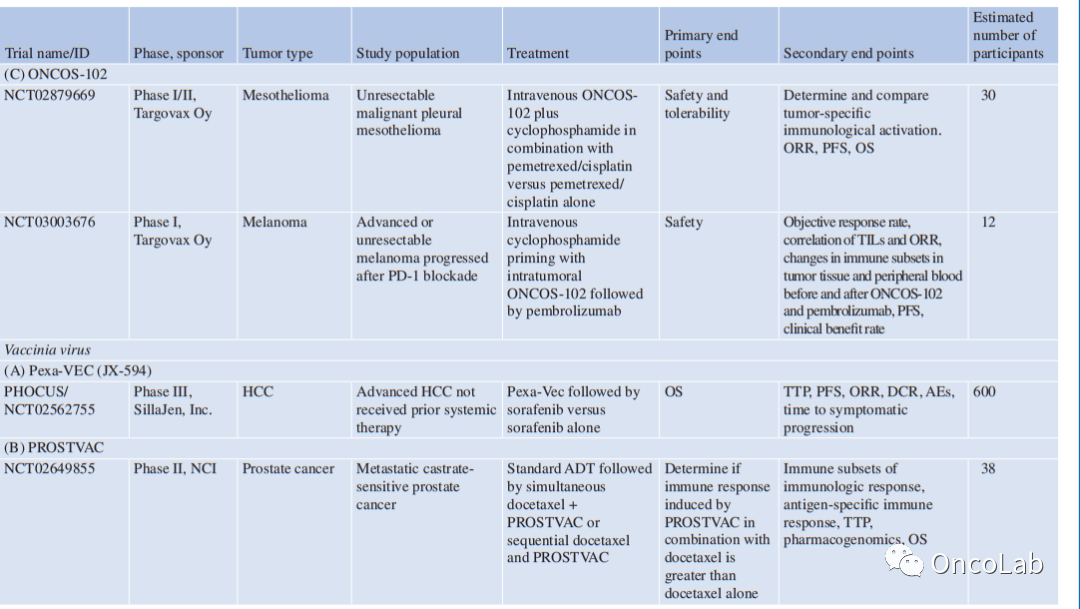
Table 24.1 溶瘤病毒正在进行的试验总结
PCR 病理完全应答、ORR 总应答率、OS 总生存率、RFS 无复发生存率、PFS 无进展生存率、TTP 进展时间、DCR 疾病控制率、AE 不良事件、NCI 国家癌症研究所、HCC 肝细胞癌、TIL 肿瘤浸润淋巴细胞、RP2D 推荐II期剂量,PS 性能状态、QoL 生活质量、DLT 剂量限制毒性、5FU 5-氟尿嘧啶、FOLFIRI 5FU+伊立替康+亚叶酸
本文由Oncolab微信公众号翻译整理自Oncoimmunology: A Practical Guide for Cancer Immunotherapy,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
来源 | Oncoimmunology: A Practical Guide
for Cancer Immunotherapy
作者 | Rutika Mehta and Igor Puzanov
初稿翻译 | 李安琪 潘君君
编辑排版 | 郭子
审核修改 | 王坤 胡珊
(转载请保留此部分内容)

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
点亮赞与在看
让更多人看到
本篇文章来源于微信公众号:OncoLab