本章介绍肿瘤免疫学相关内容,主要包括:1)遗传因素及病原体与淋巴细胞的相互作用如何导致淋巴细胞瘤;2)免疫系统如何对肿瘤作出应答以及新的肿瘤免疫疗法。
淋巴系统肿瘤
影响适应性免疫系统的恶性淋巴瘤起源于单个淋巴细胞或浆细胞。恶性淋巴瘤的每个细胞都经历了相同的免疫受体基因的重排,并表达相同的免疫球蛋白或T细胞受体(TCR)分子,这些相同性质的细胞称为单克隆。
淋巴系统恶性肿瘤的细胞起源如Fig.35.1所示,肿瘤细胞的特征如Table.35.1所示。每种肿瘤的特征由起源细胞的生物学特性决定。例如,急性淋巴细胞白血病(ALL)源于快速分裂的前体B细胞,具有极强的侵袭性,若患者不接受治疗可能在诊断后数周内死亡。而骨髓瘤起源于分泌单克隆免疫球蛋白且生长、成熟缓慢的浆细胞,故骨髓瘤患者不加治疗也可存活数年。
因为淋巴系统恶性肿瘤细胞很容易提取并在体外培养,所以它们的形成机制研究已较为明晰,通常是染色体易位或病原体作用激活癌基因的结果。
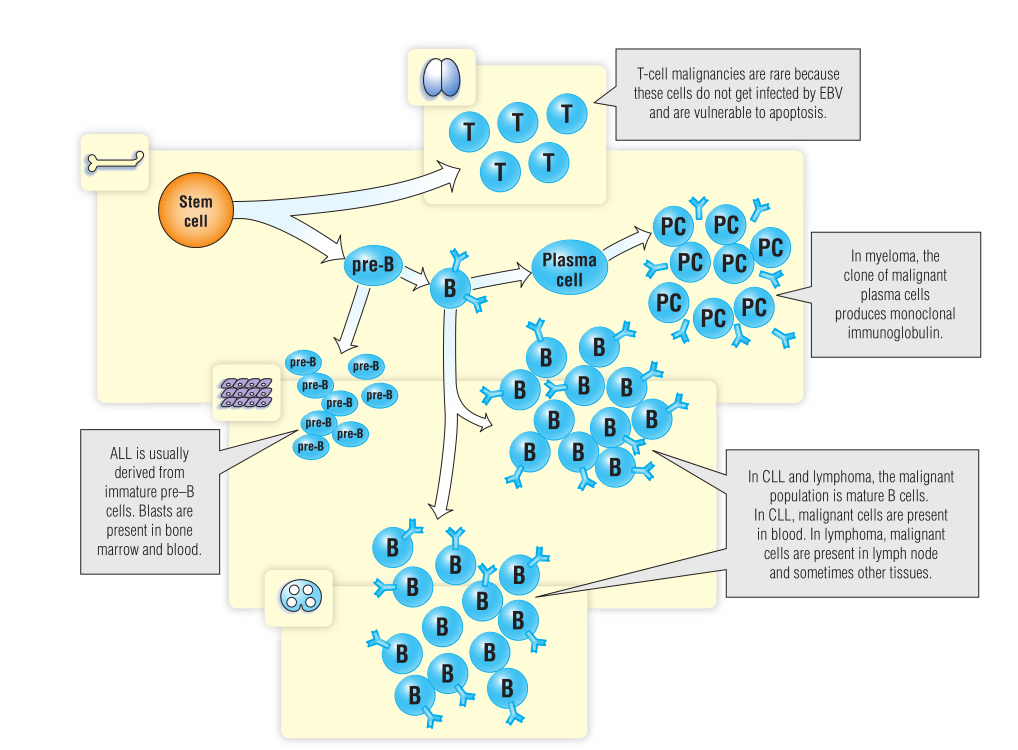
Fig 35.1 淋巴系统恶性肿瘤的来源。肿瘤细胞通常在骨髓或淋巴结中出现,但可能扩散到血液或其他组织。

Table.35.1 淋巴系统恶性肿瘤及其特征
肿瘤的形成
染色体易位
在免疫受体基因重排过程中,染色体的断裂可能无法正确修复。在B细胞中,染色体断裂也会在类别转换期间发生。不同染色体的片段偶尔会聚在一起。这些对淋巴细胞通常会产生严重的影响。然而,一些罕见的染色体易位对细胞存活有着积极的影响。这可能是因为带有免疫球蛋白基因启动子或增强子的癌基因易位可以导致癌基因的永久激活。
在某些类型的淋巴瘤中,癌基因MYC(原染色体8上的c-myc)和BCL2(原染色体18上的bcl-2)通常转位到染色体14上的免疫球蛋白重链基因,活化的MYC可以刺激淋巴细胞增殖。在正常淋巴细胞中,增殖总是由凋亡来平衡,而活化的Bcl-2蛋白可阻止细胞凋亡,从而使淋巴细胞无限制增殖。
表观遗传学改变也会在恶性肿瘤细胞中发生,例如,肿瘤抑制基因的永久甲基化会导致该基因家族的转录减少。
暴露于辐射后更容易发生癌基因易位,如广岛原子弹爆炸的幸存者中骨髓瘤很常见。
病原体
疱疹病毒家族和逆转录病毒感染细胞后并没有杀死细胞,而是促进了细胞的不可控生长,这样有利于病毒自身的生存。
EB病毒(EBV)可引起传染性单核细胞增多症(第15章)、淋巴瘤和鼻咽癌。与许多其他病毒不同,EBV的感染机制并不是通过增加病毒的产生和细胞的破坏(见Box 15.3)。相反,EBV通过产生促进B细胞增殖和抑制凋亡的蛋白质而使细胞永生。EBV蛋白质还通过阻断抗原提呈来帮助感染细胞逃避免疫反应。
EBV可导致不同类型的淋巴瘤(包括霍奇金淋巴瘤和非霍奇金淋巴瘤)。在疟疾流行的地区,每1000名儿童中就有1例发生伯基特淋巴瘤,这是疟疾和EBV对B细胞多克隆激活的结果。严重的多克隆B细胞增殖会增加MYC的易位风险,从而导致恶性肿瘤患者的增多。
在免疫缺陷患者中,针对受EBV感染的B细胞的正常免疫反应丧失,使得EBV促进B细胞的生长。B细胞增殖最初是多克隆的,表现为一种伴有淋巴结病变的长期单核细胞增多的疾病,随后发生涉及MYC的易位,并促进恶性单克隆群体的生长。若感染另一种疱疹病毒——人类疱疹病毒8型(HHV8),可导致免疫缺陷患者的卡波西肉瘤。
幽门螺杆菌是另一种可导致淋巴瘤发展的生物。幽门螺杆菌是一种引发胃部慢性炎症的细菌, 这通常会导致胃溃疡。更罕见的是,幽门螺杆菌引起的炎症会导致粘膜相关淋巴组织 (MALT) 中出现淋巴瘤,对幽门螺杆菌的治疗可使淋巴瘤病情缓解。
T细胞恶性肿瘤较为罕见,通常是由人类T淋巴细胞营养病毒1(HTLV1)引起的。这种逆转录病毒编码Tax蛋白,其作用类似于白细胞介素2(IL-2;T细胞生长因子)。HTLV1在发达国家很少见。
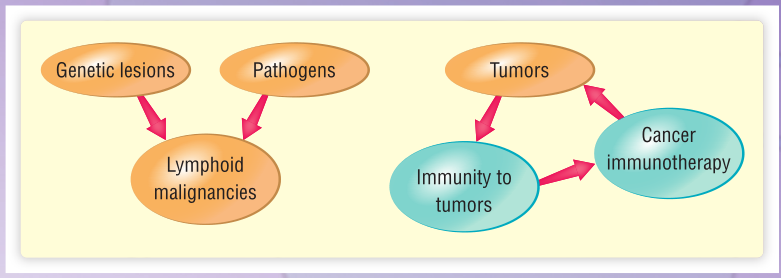
癌症通常是至少两个影响基因表达的因素共同作用的结果,Fig.35.2将详细介绍这一过程。
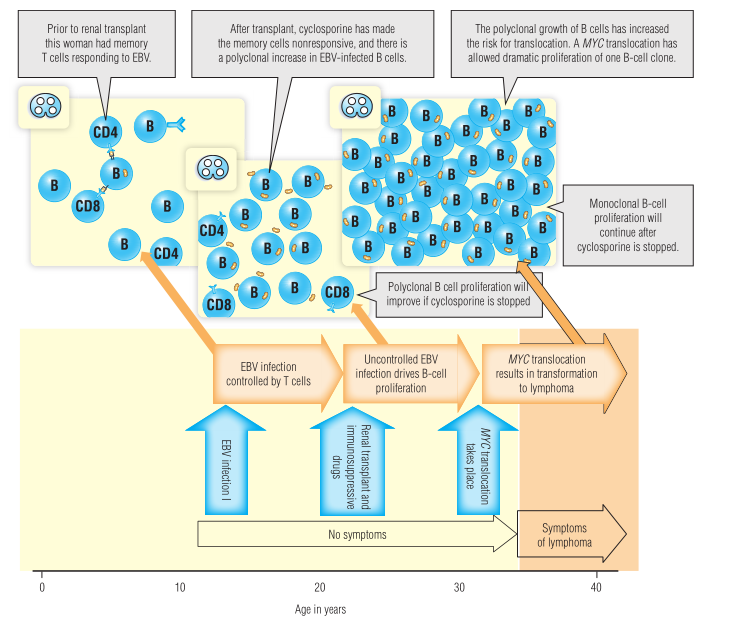
Fig 35.2 在肿瘤发生过程中通常包含一系列因素的干预。
恶性淋巴肿瘤的诊断
在某些类型的淋巴系统恶性肿瘤中,通过它们的外观可以识别异常细胞。例如,在急性白血病中,可观察到血液和骨髓中存在大量不成熟的细胞。流式细胞术可以用来区分由中性粒细胞前体引起的急性髓系白血病(AML)和完全由未成熟的B细胞前体所引起的ALL。
在其他情况下,恶性肿瘤细胞看起来与正常细胞非常相似。例如,在慢性淋巴细胞白血病 (CLL) 中,异常细胞看起来与正常的成熟淋巴细胞非常相似。如Box 35.1所述,流式细胞术可以显示白血病细胞表面是否存在异常分子。
浆细胞恶性肿瘤(骨髓瘤)是一个特殊的例子。Box35.2介绍了这些细胞分泌的免疫球蛋白是如何作为恶性肿瘤的标记物的。
肿瘤免疫
前面已经介绍了适应性免疫系统的免疫细胞如何发展为肿瘤。除此之外,免疫系统的组成部分也可以识别并且杀死出现在其他组织中的恶性肿瘤。这对于机体非常重要,免疫疗法可以给大多数类型的癌症患者带来希望,重点在于恶性肿瘤细胞是如何成为抗原,换句话说,它们是如何表达肿瘤抗原的。
肿瘤抗原
肿瘤抗原是肿瘤细胞产生的可被免疫系统识别的分子。有许多不同类型的肿瘤抗原:
发育蛋白:这些蛋白通常只在发育过程中短暂表达,但可能会被肿瘤细胞重新表达。例如,癌胚抗原(CEA)通常是在胎儿时期的许多组织中表达,而在胃肠道肿瘤中,CEA也会异常表达。
谱系特异性蛋白:这些蛋白在癌细胞和它们起源的正常组织中表达。例如,黑色素瘤是一种黑色素细胞皮肤癌。正常的黑色素细胞和黑色素瘤细胞均表达酪氨酸酶,而在其他正常或异常细胞中均不表达。
病毒蛋白:例如,EBV和人类乳头瘤病毒(HPV,在宫颈癌中)会产生特定的蛋白质。
通过易位产生的蛋白质:例如,Bcr-Abl融合蛋白是BCR/ABL1易位的产物。
发育蛋白和谱系特异性蛋白免疫原性差,它们在正常组织中也会表达。在T细胞发育过程中,可以识别这些蛋白的T细胞会被清除掉,从而诱导免疫耐受。因此,防止自身免疫的同时也损害了对肿瘤的识别。例如,结肠癌中存在的CEA不会引起强烈的免疫反应。所以,针对CEA的测试有时也被用来筛查这种类型的癌症。
病毒蛋白和融合蛋白往往更具免疫原性,因为它们原本并不存在于正常人体内。针对它们的药物在诊断、预防和治疗癌症方面可能的临床作用都已进行了研究。
到目前为止,接种疫苗已经可用于预防两种癌症。
乙型肝炎病毒(HBV)可导致肝癌,在世界某些地区,肝癌已成为导致死亡的主要原因。台湾已证实乙肝疫苗对肝癌有近90%的预防效果。
有些菌株的HPV(引起疣的病毒)会导致宫颈癌。HPV疫苗是在本世纪头十年引进的,早期数据显示,疫苗诱导产生的免疫可能使宫颈癌发生率降低约50%,HPV疫苗在美国每年可保护约5万人免于死亡。
经过50年的研究,针对现有癌症的免疫疗法取得了一些进展。了解肿瘤免疫和肿瘤如何逃避免疫系统的识别,对于理解在开发癌症有效治疗方法时所面临的问题是必要的。
肿瘤免疫的证据
免疫抑制人群患癌症的概率很高,例如乳头瘤病毒引起的宫颈癌(免疫抑制患者的发病率是普通人的100倍)。这些肿瘤在免疫缺陷患者中的高患病率证明比起识别肿瘤,免疫系统在清除病毒感染方面更有效地发挥了作用,即对病毒的免疫监测比对癌症的监测更有效。
然而,也有一些证据表明,人类免疫系统试图通过识别前面提到的一些抗原来杀伤其他类型的肿瘤。大多数研究都集中在肿瘤抗原特异性的T细胞(如肿瘤浸润性淋巴细胞,TILs)上,如酪氨酸酶黑色素瘤。TIL利用其TCR识别主要组织相容性复合体(MHC)提呈的抗原。
免疫系统偶尔会破坏肿瘤的血液供应,并通过肿瘤细胞缺氧的方式,导致肿瘤坏死。早期的实验表明,在高剂量注射肿瘤坏死因子(TNF)到荷瘤小鼠时可做到,但目前还不清楚这些机制在人类肿瘤中的重要性。
肿瘤对免疫应答的逃避
与感染不同,肿瘤很少产生危险信号,并且不会通过 Toll 样受体 (TLR) 或其他模式识别分子激活固有免疫系统。这意味着先天免疫系统通常不会杀死肿瘤细胞(除NK细胞外),也不会对适应性免疫系统发出警报。这可能导致 T 细胞对抗原无反应。
一些肿瘤通过减少MHC的表达及其向T细胞提呈抗原的能力来逃避适应性免疫应答。在这些肿瘤中,MHC基因的突变并不少见。低水平表达MHC的细胞是自然杀伤(NK)细胞杀伤的极佳靶点,在这种情况下,NK细胞可以作为后备系统。
恶性肿瘤细胞通过各种机制成功地逃避免疫反应,快速分裂的恶性细胞可能会发生变异,并获得一种或多种逃逸机制,这将使这种细胞克隆比未突变的细胞更具优势。
免疫疗法
免疫疗法的尝试是基于免疫系统可以根除肿瘤的想法。人们已经试验了许多肿瘤免疫治疗的方法,但大多数都失败了。本文仅介绍一些已经取得一定成功的免疫治疗方法。
免疫治疗可分为被动免疫治疗,即给予现有的免疫制剂(通常是单克隆抗体);或主动免疫治疗,即激活患者自身的免疫反应以对肿瘤作出反应。主动免疫是更好的方法,因为它可以针对患者确切的肿瘤抗原终生产生反应。被动免疫仅在给药期间维持,是一种通用治疗方法,但不是完全合适的治疗方法。Table.35.2展示了一些癌症免疫治疗方法。
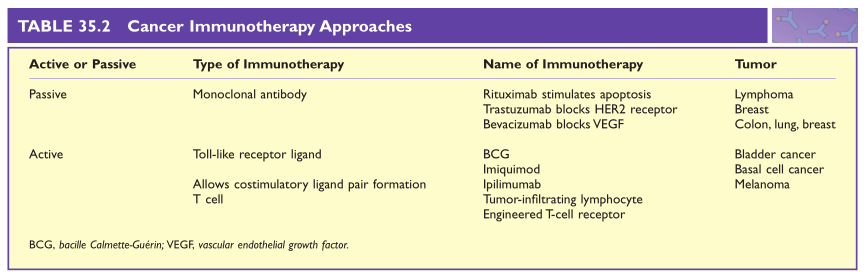
Table 35.2 肿瘤免疫治疗方法
被动肿瘤免疫治疗
单克隆抗体(mAbs)可产生多种抗肿瘤作用,并能激活免疫系统的杀伤机制。例如,它们可以激活补体(Fig.35.3)。一些单抗与自然杀伤细胞表面的Fc受体结合,诱发抗体依赖性的细胞杀伤作用(第22章)。或者可以对mAB进行改造,使其向肿瘤细胞输送放射线或毒素。
一些肿瘤抗原与可被单克隆抗体触发或阻断的信号通路有关。例如,利妥昔单抗与CD20结合,CD20是一种存在于B细胞上的信号分子。当mAb与该分子结合时,它可以触发恶性B细胞的凋亡。
Trastuzumab(赫赛汀)是一种针对HER2的抗体,HER2是一种表皮生长因子受体,大约30%的乳腺癌细胞上存在这种受体。Trastuzumab可阻止该受体分子转导信号并阻止肿瘤细胞生长。
另一方面,一些癌症依赖血管内皮生长因子(VEGF)来保证充足的血液供应。血管内皮生长因子及其受体可被单抗(如贝伐单抗)阻断,因此在某些结肠、肺和乳腺癌中有一定的应用。第36章更详细地讨论了mAbs。
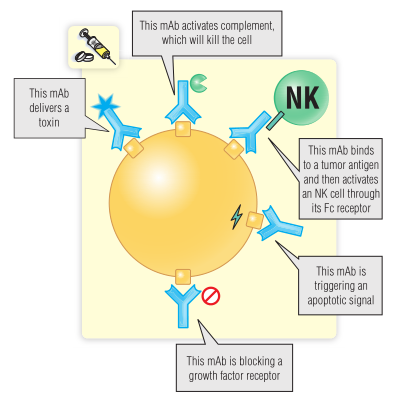
Fig 35.3 单克隆抗体(mAb)可通过多种方式破坏肿瘤细胞。NK,自然杀伤细胞。
主动肿瘤免疫治疗
主动免疫治疗必须克服耐受机制,才能对肿瘤抗原产生反应(Fig.35.4)。如果能刺激TLR,就会激活先天免疫系统,这可能有助于克服耐受性。在TLR刺激下,多种细胞分泌促炎细胞因子。
治疗膀胱癌时可能会通过内窥镜注射卡介苗活疫苗(BCG,第25章)。卡介苗可以在注射部位复制,但不会存活很长时间,期间会激活TLR2和TLR4并触发适应性免疫反应。咪喹莫特是TLR7的合成配体,也间接激活适应性免疫反应(Box 21.2)。咪喹莫特已经应用于治疗一些皮肤癌,例如基底细胞癌。
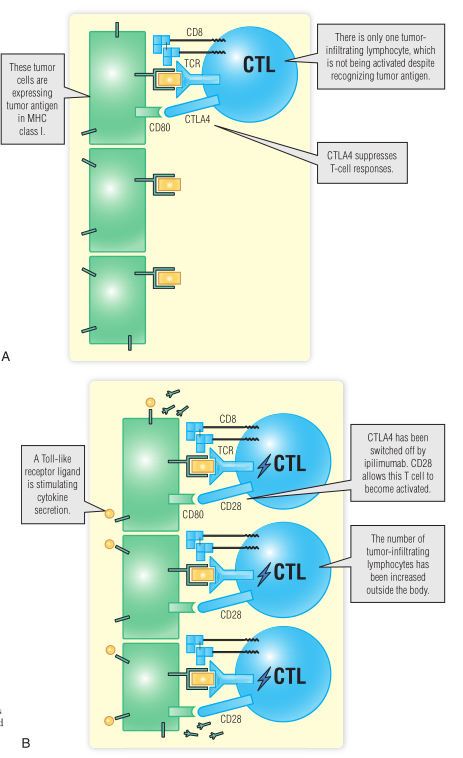
Fig 35.4 A. 浸润的T细胞可以识别肿瘤抗原。B. 经过治疗后浸润的T细胞数量增加,有促炎细胞因子存在,CTLA4被CD28取代。
第16章介绍了在对抗原产生免疫应答期间形成的共刺激配体对–CD28(在T细胞上)和CD80(在抗原提呈细胞上)。这对受体和配体提供活化的第二信号,能够确保T细胞彻底激活。
在某些情况下,例如对某些癌细胞的反应,T细胞上的CD28被CTLA4取代,CTLA4不能提供共刺激信号,导致机体对癌细胞产生耐受。单克隆抗体,如伊普利单抗可以结合CTLA4,并可以提供共刺激信号。这已在一些晚期肿瘤,如黑色素瘤中被证明是成功的。
另一种方法是通过肿瘤抗原的特异性受体来增加 T 细胞的数量并促进其激活。必须使用患者自身T 细胞,因为只有这些细胞表达能够识别自身 MHC 的 TCR。例如使用细胞因子在体外激活肿瘤浸润淋巴细胞。增加这些TIL的数量,并重新注入患者体内。这种方法依赖于可用的自身组织细胞并需要产生足够数量的TIL。
或者,可以从患者的血液中分离出T细胞,并对其进行基因改造以表达可以识别肿瘤抗原的TCR,这些细胞在被细胞因子激活后可以重新注入患者体内。这种方法需要知道患者的肿瘤抗原结构。
这些方法中有许多是有争议的。例如,基于患者T细胞的治疗既昂贵又费力,而且不能保证成功。“现成”的单克隆抗体可以便宜一些,但只有部分有效。例如,在常规细胞毒性化疗的基础上,贝伐单抗可将转移性结肠癌的中位生存期从约26个月提高到30个月。这些疗法的重要性在于证实癌症免疫疗法确实是有效的,对它们的进一步的研究也是很有必要的。
BOX 35.1慢性淋巴细胞白血病
男性患者,带状疱疹感染,表现为轻度继发性免疫缺陷状态。检查后发现其患有全身性淋巴结病。这些临床特征与慢性淋巴细胞白血病(CLL)或淋巴瘤相一致。
实验室检测结果:淋巴细胞计数升高(5.6×106/mL;正常范围为1.5至3.0×106/mL),可见的中性粒细胞的数量应该超过淋巴细胞的数量。在Fig 35.5中,虽然可以看到6个淋巴细胞,但没有中性粒细胞。淋巴细胞形态正常,没有符合白血病或淋巴瘤的特征。
流式细胞仪检测异常细胞表面的分子。Fig 35.6显示淋巴细胞是表达CD5分子的异常B细胞。带状疱疹继发于B细胞CLL的免疫缺陷引起的。
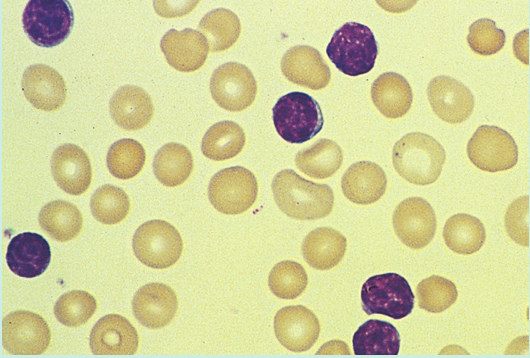
Fig.35.5 血液样本显示淋巴细胞明显增多。
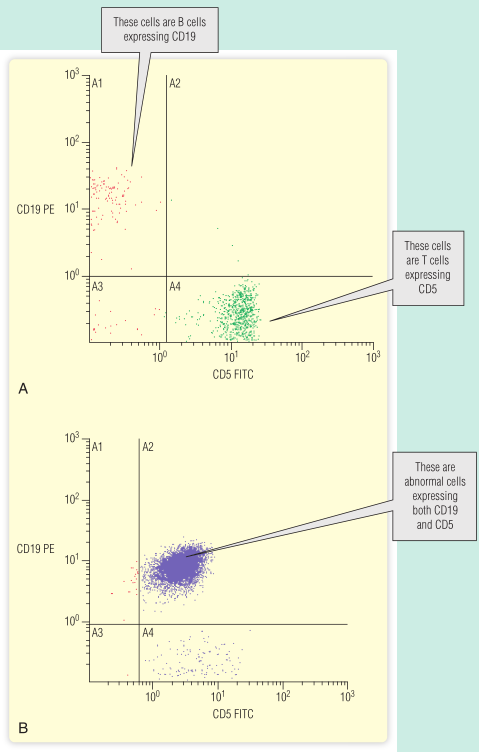
Fig.35.6 A. 健康人的流式细胞结果。存在不同的T细胞和B细胞群体。B. 所有细胞均表达CD5和CD19。这是一种典型的慢性淋巴细胞白血病(CLL)的异常组合。(英国曼彻斯特曼彻斯特皇家医院约翰·休伊特提供)
BOX 35.2 骨髓瘤
女性患者出现疲劳、骨痛,电泳显示其血清中有一条代表血清中的单克隆免疫球蛋白(Ig)Gk带。(Fig.35.7),此外,尿液中存在游离的κ轻链,称为本斯-琼斯蛋白。
X光片显示其患有多发性溶骨性病变(Fig.35.8)。此外,骨髓穿刺证实浆细胞数量过多(Fig.35.9)。有溶骨性病变的血清单克隆免疫球蛋白和尿单克隆轻链的存在证实了骨髓瘤的诊断。
另外,一些感染可产生单克隆免疫球蛋白,在健康的老年人群可出现,这就是意义不明的单克隆丙种球蛋白病(MGUS)。然而,在骨髓瘤中,恶性浆细胞也会产生单克隆免疫球蛋白,在这种情况下,骨髓浆细胞的数量会显著增加。骨破坏(溶骨性病变)见于一些骨髓瘤患者,但在MGUS中从未见过,这有助于区分这两种情况。
上述患者开始接受细胞毒性化疗,最初反应良好,但治疗过程中她感染了肺炎嗜血杆菌,这是她抗体缺乏的结果,最终导致死亡。
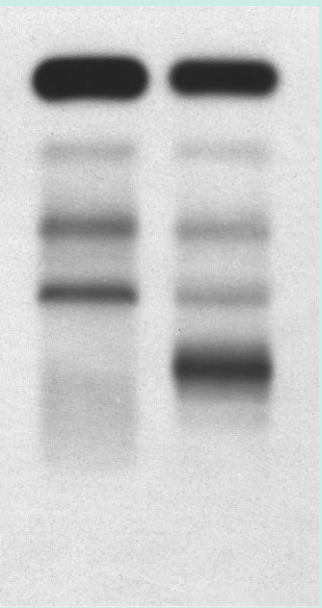
Fig 35.7 左边的血清电泳条来自健康对照。右边的条带显示了γ区域的一条带,它反映了一种单克隆免疫球蛋白。将此图像与Fig.4.4进行比较。(由英国曼彻斯特曼彻斯特皇家医院的Karen Sneade提供。
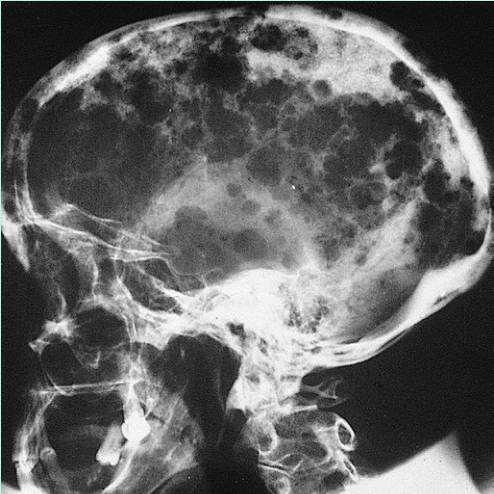
Fig 35.8 颅骨检测显示多处溶血性病变。高钙血症是骨吸收增加的结果,并导致肾功能衰竭。(伦敦圣巴塞洛缪医院提供)
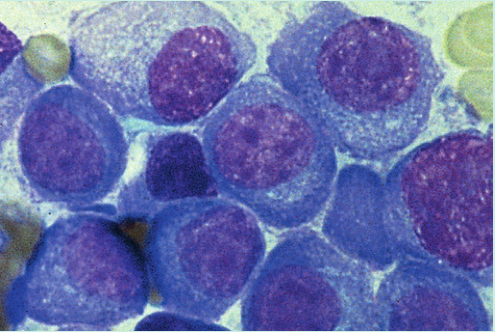
Fig 35.9 这张图显示了病人的骨髓穿刺细胞涂片。这一区域的所有细胞都是浆细胞,它们分泌如Fig 35.7所示的单克隆性免疫球蛋白。
本文由Oncolab实验室微信公众号翻译整理自Immunology for Medical Students,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
▉ 强烈推荐
▉ OncoLab实验室网站
本公众号上的往期文章同步发布至对应网站OncoLab实验室。
网站自带检索功能,可以根据关键词进行检索,并且可以根据日期及内容分类进行查看 ,大家可以收藏方便在电脑上查看。
网址是:oncolab.cn

▉ OncoLab学术导航
此外,梳理了一下这几年攒的收藏夹,做了一个导航网页,包含常用网站、文献阅读、试剂订购、基金相关、实用工具、常用数据库等分类内容,并且整合了百度、谷歌、必应三大搜索引擎到检索工具中,欢迎收藏或设置为主页使用~
网址是:dh.oncolab.cn
▉ OncoLab知识星球
OncoLab学术星球现已开通,在学习本公众号内容的过程中如果有什么需要讨论交流的地方可以在星球发表留言,也可以分享一下自己的学习心得体会,其他小伙伴看到了可以积极留言回复,我也会积极参与其中,并时常放一些学习资料在上面,希望大家能够在积极交流互帮互助中共同进步~
该星球用于OncoLab公众号读者交流学习使用,永久免费。

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
用于OncoLab读者交流互助永久免费
本篇文章来源于微信公众号:OncoLab