20.1 引言
在美国以及全世界范围内,肺癌都是癌症相关死亡的主要原因。据美国癌症协会估计,2016年有15.8万美国人死于肺癌,而根据全球癌症流行病学数据库(GLOBOCAN)的调查,2012年全球共有160万人死于肺癌。
在肺癌患者中,大约87%的患者为非小细胞癌(NSCLC),而大约13%的患者为小细胞癌(SCLC)。NSCLC可进一步细分为腺癌(ADC)、鳞状上皮细胞癌(SQCC)和大细胞癌(LC)。大多数NSCLC患者一经发现即为晚期,基本无法治愈,常采用姑息疗法治疗。
除了少数表皮生长因子受体(EGFR)突变或间变性淋巴瘤激酶(ALK)易位的特定患者可以使用酪氨酸激酶小分子抑制剂的靶向疗法治疗以外,大多数转移性NSCLC患者的常规疗法使用的是铂类双联化疗方案(以铂类为主的双药联合化疗方案)。
与单独使用化疗药物相比,血管内皮生长因子(VEGF)或EGFR的单克隆抗体与化疗药物联合使用可获得更好的疗效,因此VEGF与EGFR的单抗已获批准用于肺癌的治疗。
实际上,所有患者在一线治疗后都会出现肿瘤进展,标准的二线治疗方案是使用多烯紫杉醇(docetaxel),但使用多西紫杉醇后,患者的客观缓解率(ORR)小于10%,中位无进展生存期(PFS)不到3个月,中位总生存期(OS)为5.7-7.9个月。
虽然针对VEGF受体2胞外结构域的雷莫芦单抗(ramucirumab)已被批准与多烯紫杉醇(docetaxel)联合应用于已接受过治疗的晚期NSCLC患者,但这种联合治疗的益处仅有统计学意义,临床效果则收效甚微,患者中位PFS从3个月增加到4.5个月,中位OS仅从9.1个月增加到10.5个月。显然,我们需要新的治疗方式来改善晚期NSCLC患者的预后效果。
20.2 阻断免疫检查点
抗原特异性T细胞反应的幅度和质量由共刺激和共抑制信号之间的平衡来调节。在正常的生理条件下,共同抑制分子,也被称为免疫检查点分子,维持细胞免疫耐受以防止自身免疫,并保护组织在对感染发生的免疫反应中不受到附带损害。
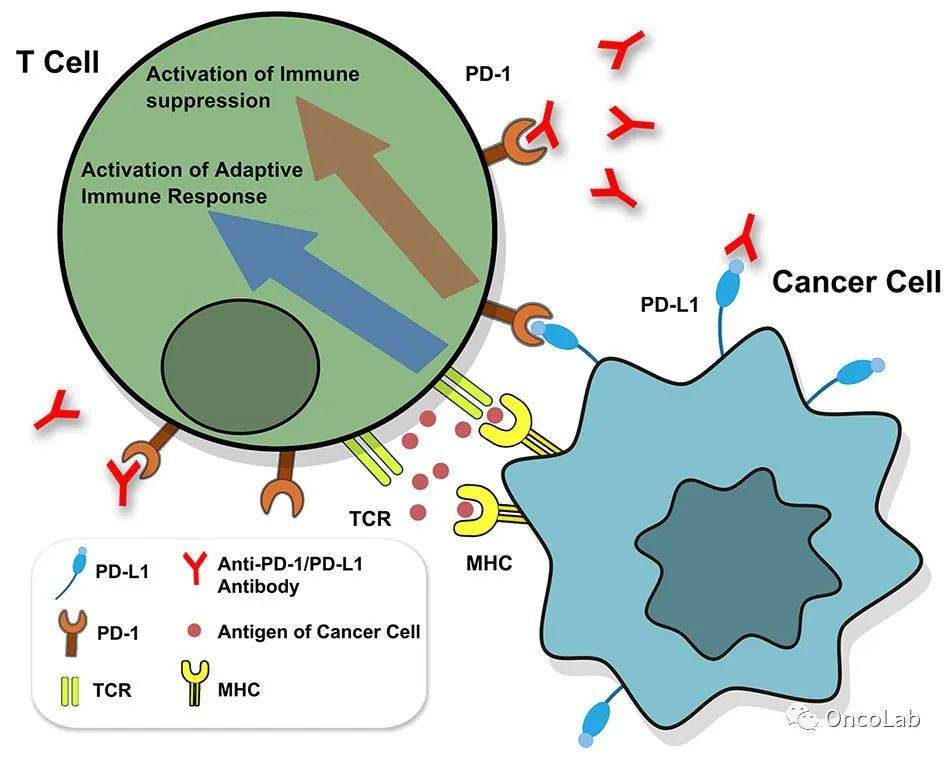
然而,癌细胞可能会利用免疫检查点产生的免疫耐受效应进行免疫逃逸。其中,起关键作用的免疫检查点包括细胞毒性淋巴细胞抗原4(CTLA-4)和程序性死亡受体-1(PD-1)。
PD-1,也被称为CD279,是一个由288个氨基酸组成的I型跨膜蛋白受体,由一个超家族结构域蛋白、一个由20个氨基酸组成的基柄、一个包含免疫受体酪氨酸抑制基序(ITIM)和免疫受体酪氨酸开关基序(ITSM)的胞内酪氨酸基序的结构域组成。
虽然PD-1不在静止期的T细胞上表达,但它可能会被诱导表达。通常在T细胞激活后的24小时内PD-1会出现,一旦抗原被清除,PD-1的表达量就会下降。在慢性感染或癌症期间,由于T细胞持续受到抗原的刺激,因此PD-1的表达会持续升高,并使T细胞分化乃至进入耗尽或无能状态。
PD-1的两个配体分别是程序性死亡配体-1(PD-L1),也称为CD274或B7-H1;以及程序性死亡配体-2(PD-L2),也称为CD273或B7-DC(Fig.20.1)。PD-L1在造血细胞和非造血细胞中都有表达,而PD-L2的表达较有限,主要在树突状细胞、巨噬细胞和肥大细胞上表达。
除了PD-1外,这两种配体还可以结合另一种分子,其中PD-L1可以与T细胞上的CD80(B7.1) 结合,PD-L2结合排斥性导向分子b(RGMb)。
PD-1与PD-L1或PD-L2的结合导致PD-1上ITIM和ITSM酪氨酸基序发生磷酸化,并招募络氨酸磷酸酶SHP-2,减少T细胞受体(TCR)信号分子的磷酸化。与配体结合后,PD-1激活的信号还可以抑制PI3K和MAPK通路、抑制T细胞增殖、减少细胞因子和细胞毒性效应分子的产生。
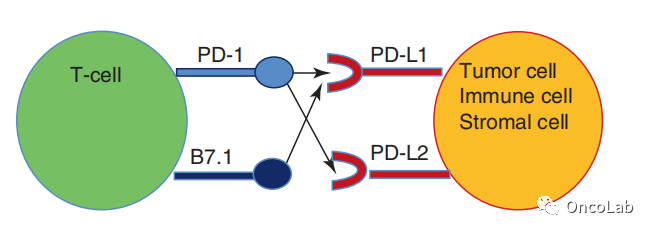
Fig.20.1 PD-1的配体为PD-L1和PD-L2,PD-L1和PD-L2也可与B7.1和RGMb结合。
20.3 单药免疫检查点抑制剂的初步研究
纳武单抗(nivolumab)是一种抗PD-1的IgG4单抗,以前称为MDX-1106或BMS-936558。在首次使用纳武单抗进行的人类I期临床试验中,39名晚期转移性非小细胞肺癌、黑色素瘤、肾细胞癌、结直肠癌或去势抵抗性前列腺癌患者接受了0.3、1、3和10 mg/kg的 4个递增的单次单剂量队列治疗,这39名患者均患有进行性和难治性疾病,既往治疗中使用药物种类的中位数为4种。
本次试验的主要目标是检测单药治疗的安全性和耐受性。对于肿瘤没有继续进展或没有发生3级以上不良事件的患者,在实验开始第12周和第16周给与额外剂量,并可在3个月时重复治疗。
实验结果显示,纳武单抗治疗的耐受性良好,单次给药后无剂量限制性毒性。其中12名患者在初始剂量病情稳定或肿瘤消退后接受了多次纳武单抗治疗。
在没有不可接受的不良事件、完全缓解(CR)或进展性疾病(PD)的情况下,该研究随后进行了长达两年的剂量扩展队列试验,对患有相同恶性肿瘤的患者每两周使用1、3或10 mg/kg的纳武单抗。
有关NSCLC队列研究的最新报告包括129名患者,其中70名(54.3%)曾接受过三种以上的系统方案治疗。该疗法耐受性良好,只有14%的患者发生与治疗相关的3级或4级不良事件(TES)。尽管如此,仍有3例患者死于与治疗相关的肺炎。
不论是鳞状细胞癌还是非鳞状细胞癌,纳武单抗所有剂量的客观缓解率(ORR)为17%。中位无进展生存期(PFS)为2.3个月,22%患者1年内肿瘤无进展,9%的患者2年内肿瘤无进展。纳武单抗治疗后,患者的总生存期(OS)中位数为9.9个月、42%的患者可生存1年、24%的患者可生存2年、18%的患者可生存3年。
其中纳武单抗治疗剂量为0.3 mg/kg的组的预后最好,他们的ORR为24.3%,中位OS为14.9个月,56%的患者可生存1年、42%的患者可生存2年、27%的患者可生存3年。
Keynote-001研究将495名NSCLC患者进行分组,分别给予不同剂量的帕普利珠单抗(pembrolizumab)进行治疗,帕普利珠单抗曾被称为MK-3475,是一种人源化的抗PD-1的IgG4单抗。该抗体治疗耐受性良好,在治疗过程中仅有47例(9.5%)患者出现3级或更高的治疗相关的不良反应事件(TAEs)。患者的ORR为19.4%,中位PFS为3.7个月,OS为12个月。
在182名试药组的患者中,实验人员通过免疫组织化学标记PD-L1膜染色的肿瘤细胞,并计算PD-L1阳性细胞百分比。通过筛选,选择出至少50%的肿瘤细胞都有PD-L1表达的患者。筛选出的这些高表达PD-L1的患者的ORR、中位PFS和OS分别为45.2%、6.3个月,未达到。结果显示,不同测试方案之间的疗效没有差异。
在824例受试者中,23.2%的患者PD-L1阳性细胞占比为50%或以上、37.6%的患者为1~49%、39.1%的患者PD-L1阳性细胞占比<1%。
在对阿替利珠单抗(人源性的抗PD-L1的IgG单抗)的初步研究中,研究人员对277例实体肿瘤患者进行了以3周为一周期且不断增加剂量的静脉输注,实验共16个周期,为期1年。53例NSCLC患者的ORR和24周PFS分别为23%和45%。
预处理标本中PD-L1的表达与治疗效果有相关性,对NSCLC而言,PD-L1与治疗效果的相关性在肿瘤浸润性免疫细胞(ICs)中有统计学意义,但在肿瘤细胞(TCs)中这种关联则无统计学意义。
大多数肿瘤进展的患者在肿瘤细胞或免疫细胞中没有PD-L1表达,生长中的肿瘤具有免疫忽视的模式,几乎没有肿瘤浸润免疫细胞,免疫反应无效,浸润的免疫细胞表达非常少的PD-L1或没有表达,或者被排除在肿瘤外缘周围。
20.4 既往治疗患者的随机临床试验
在晚期NSCLC患者中,抗PD-1或PD-L1的单剂单抗的良好效果吸引了许多科学家利用其进行随机临床试验,试验中以每3周使用一次75 mg/m2的多烯紫杉醇作为对照。所有研究均以改善OS为主要观察终点。
在CHECKMate-017试验中,272名接受过一线药物治疗的晚期鳞状细胞肺癌患者被随机分成两组,实验组每2周使用一次3 mg/kg的纳武单抗 ,对照组则使用多烯紫杉醇。其中纳武单抗的耐受性比多烯紫杉醇更好,试验中未发现纳武单抗带来新的安全隐患。
结果显示,与多烯紫杉醇相比,接受纳武单抗治疗的患者ORR(20% vs 8%,P=0.008)、中位PFS(3.5 vs 2.8个月,风险比[HR]0.62,P<0.001)和中位OS(9.2 vs 6.0个月,HR 0.59,P<0.001)增加。并且纳武单抗对PFS和OS的益处不依赖于肿瘤细胞中PD-L1的表达。
CHECKMate-057实验具有类似的设计,将582名晚期NSCLC患者随机分为接受标准剂量的纳武单抗或多烯紫杉醇治疗的两组。同时所有患者都需要联合铂类药物进行化疗,而那些已知有EGFR突变或ALK易位的患者允许额外使用一种酪氨酸激酶抑制剂。
与CHECKMate-017试验相似,纳武单抗的耐受性比多烯紫杉醇更好,并可增加ORR水平(19% vs 12%,P=0.02)。不过,该实验结果显示,多烯紫杉醇组在中位PFS的改善中(2.3 vs 4.2个月;HR 0.92,P=0.39)占优势,而纳武单抗组在1年PFS上更占优势 (19% vs 8%)。使用纳武单抗组的中位OS (12.2 vs 9.4个月;HR 0.73,P=0.002)和1年OS(51% vs 39%)均好于多烯紫杉醇组。
这两项研究的结果促使纳武单抗被批准用于既往接受过治疗的鳞状细胞和非鳞状细胞组织学患者的治疗。
Keynote-010实验随机选择了1034名曾接受过治疗的PD-L1阳性的NSCLC肿瘤患者,他们被分为每3周服用多烯紫杉醇、2 mg/kg派姆单抗或10 mg/kg派姆单抗三组。
结果显示,派姆单抗的耐受性好于多烯紫杉醇。两组不同剂量的派姆单抗组的OS无显著差异,因此研究人员选择2 mg/kg剂量进行进一步研究。
与多烯紫杉醇相比,2 mg/kg派姆单抗可增加ORR(18% vs 9%,P=0.0005)和改善中位OS(12.7 vs 8.5个月,HR 0.71,P=0.0008),但对中位PFS(3.9 vs 4个月,HR 0.88,P=0.07)没有太大影响。
2 mg/kg派姆单抗治疗对PD-L1阳性细胞比例高的人群效果更好。与PD-L1评分小于50%的患者相比,PD-L1阳性细胞占比50%以上的患者表现为更高的中位PFS(5 vs 4.1个月,HR 0.59,P=0.0001);更高的ORR(30% vs 8%,P < 0.0001); 更多的中位OS(14.9 vs 8.2个月,HR 0.59,P=0.0002)。
在亚组分析中,除了EGFR突变患者外,在所有变量组中派姆单抗对OS的作用都大于多烯紫杉醇(HR 0.88,95%可信区间[CI]0.45-1.70),其中还发现了PFS恶化的趋势(HR 1.79,95%CI 0.94-3.42)。
Poplar是一项2期随机试验,287名曾经接受过一种铂类化疗的晚期NSCLC患者被随机分成两组,第一组每3周使用标准剂量的多烯紫杉醇,第二组每三周使用1200 mg的阿替利珠单抗。根据PD-L1的表达对TCs和ICs进行评分。
阿替利珠单抗耐受性良好,且没有新的安全隐患。尽管试验证明阿替利珠单抗与ORR(15% vs 15%)或中位PFS(2.7 vs 3个月,HR 0.94;95%CI 0.72-1.23)的差异无关,但在试验组中,患者的OS发生显著改善(12.6 vs 9.7个月,HR 0.73,P=0.04)。不过只有在至少达到PD-L1评分等级TC1或IC1级的患者中才能观察到阿替利珠单抗对患者OS的改善。
OAK是一项3期研究,它随机选择了1125名曾接受过一线或二线化疗的晚期NSCLC患者,服用1200 mg阿替利珠单抗或多烯紫杉醇。与多烯紫杉醇相比,阿替利珠单抗的耐受性更好,3级或4级不良反应更少(34% vs 54%)。
研究表明,在意向治疗人群中,阿替利珠单抗对于传统治疗方案而言,使用阿替利珠单抗治疗的人群不会带来ORR或中位PFS(2.8 vs 4个月,HR 0.95;95%CI 0.82-0.10)的改善。但是可以使其中位OS显著延长(13.8 vs 9.6个月,HR 0.73)。P=0.0003)。无论PD-L1表达水平如何,患者的OS均有改善。TC0和IC0(12.6 vs 8.9个月,HR 0.75,P=0.02),TC1-3或IC1-3(15.7 vs 10.3个月,HR 0.74,P=0.0001),TC3或IC3(20.5 vs 8.9个月,HR 0.41,P<0.05)。除EGFR突变的患者外,所有组的中位数OS都表明阿替利珠单抗治疗更有效(HR 1.24;95%CI 0.71-2.18)。
本文由Oncolab微信公众号翻译整理自Oncoimmunology: A Practical Guide for Cancer Immunotherapy,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
▉ 强烈推荐
▉ OncoLab实验室网站
本公众号上的往期文章同步发布至对应网站OncoLab实验室。
网站自带检索功能,可以根据关键词进行检索,并且可以根据日期及内容分类进行查看 ,大家可以收藏方便在电脑上查看。
网址是:oncolab.cn
▉ OncoLab学术导航
此外,梳理了一下这几年攒的收藏夹,做了一个导航网页,包含常用网站、文献阅读、试剂订购、基金相关、实用工具、常用数据库等分类内容,并且整合了百度、谷歌、必应三大搜索引擎到检索工具中,欢迎收藏或设置为主页使用~
网址是:dh.oncolab.cn
▉ OncoLab知识星球
OncoLab知识星球也已开通,在学习本公众号内容的过程中如果有什么需要讨论交流的地方可以在星球发表留言,也可以分享一下自己的学习心得体会,其他小伙伴看到了可以积极留言回复,我也会积极参与其中,并时常放一些学习资料在上面,希望大家能够在积极交流互帮互助中共同进步~
该星球用于OncoLab公众号读者交流学习使用,永久免费。

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
本篇文章来源于微信公众号:OncoLab