42.1 CAR-T细胞和TCR-T细胞药物的远景和历史
本章节的作者们提出了一个共同的愿景,即将工程细胞开发为广泛可及且具有变革性的药物,用于治疗多种血液系统和实体肿瘤患者。近年来,首个展示工程细胞在患者中具有重大临床潜力的例子已经出现。在罕见疾病领域,2016年,工程干细胞基因治疗产品Strimvelis®首次获得上市批准,用于治疗罕见的单基因病ADA-SCID(“泡泡男孩”病),并在临床试验中展现出极佳疗效。与此同时,在肿瘤学领域,临床试验也显示出前所未有的疗效,尤其是接受通过嵌合抗原受体(CARs)靶向CD19的工程T细胞治疗的B细胞恶性肿瘤患者,如急性淋巴细胞白血病(ALL)、弥漫性大B细胞淋巴瘤(DLBCL)和慢性淋巴细胞白血病(CLL)。
诺华公司于2017年3月提交了针对儿童ALL治疗的CTL019的生物执照申请(BLA),而Kite Pharma Inc.在DLBCL的ZUMA-1试验中呈现了为期6个月的中期疗效数据,因此预计该适应症的申报很快会提交。同时,通过另一种引入T细胞受体(TCR)工程化来选择性识别并杀灭肿瘤细胞的方法也取得了进展。这种方法在表达癌胚抗原NY-ESO-1和LAGE-1a的小规模多发性骨髓瘤患者或实体肿瘤如黑色素瘤和肉瘤患者中,展示了良好的临床数据。
工程干细胞和免疫受体工程T细胞的一个主要特点是它们可以通过一次性治疗展现潜在的药理活性,且可能持续发挥效用,从而实现长期疾病控制,甚至治愈。尽管这些初步成果增强了我们对工程细胞作为广泛适用且变革性治疗手段的信心,但目前仍存在一些关键挑战,限制了其在广泛患者群体中的应用潜力,包括:(1) 如何以成本效益高的方式提供这些药物以最大化其可获得性;(2) 如何克服在许多实体肿瘤中面临的疗效限制;(3) 如何识别新的靶点,以适用于细胞治疗方法。
本章将深入探讨这三大关键挑战,并介绍一条可能的路径,推动工程细胞在罕见疾病和B细胞恶性肿瘤之外取得广泛成功。
在讨论工程细胞治疗在肿瘤学领域面临的挑战之前,让我们回顾CAR和TCR工程化T细胞的历史,已有超过25年的发展历程。第一批将T细胞重定向到癌症抗原的分子,当时被称为T体(T-bodies),于1989年开发。这些早期的工程化T细胞采用了相对简单的“第一代”构造,包含与抗原结合的单链可变片段(scFv)、跨膜区域和CD3 ζ链,用于激活T细胞。
在肿瘤学领域,第一代CAR T细胞已有超过15年的临床应用历史,曾针对卵巢癌的叶酸受体、肾癌的碳酸酐酶IX(CAIX)以及神经母细胞瘤儿童患者的CD171/L1-CAM进行靶向治疗。然而,这些第一代CAR T细胞的抗肿瘤活性有限,且无法在患者体内长期存在。
第二代CAR构造的出现显著改善了疗效。通过添加CD28或4-1BB等共刺激区域,第二代CAR T细胞在急性淋巴细胞白血病(ALL)和慢性淋巴细胞白血病(CLL)的治疗中展现了转化性疗效,大大改变了这一领域的发展方向。这一突破促使学术界和工业界对CAR T细胞的研发力度大幅增加,不仅扩展了靶点,还开发了更多世代的CAR设计。尽管目前仍未确定哪种CAR设计最优,但CAR T细胞产品的开发已迅速扩展,全球40多家商业机构正在推进相关研发,超过100种工程细胞产品正处于非临床或临床开发阶段。
在人类恶性肿瘤和慢性病毒性疾病的研究中,表达重组TCR的工程T细胞最早由美国华盛顿大学开创。在美国国立卫生研究院(NIH)和日本新泻大学医学部进行的开创性临床试验中,首次探索了这些工程T细胞在肿瘤治疗中的应用。当体外扩增的肿瘤浸润淋巴细胞(TILs)被回输给恶性黑色素瘤或上皮性卵巢癌患者时,显示出显著的客观反应率。通过改善细胞状态和患者护理,NIH在治疗黑色素瘤患者时,TILs的客观反应率达到了72%。这些试验证实了治疗的药理活性主要通过内源性TCR识别肿瘤相关抗原(TAAs)来实现。
从在肿瘤样本中提取TILs,到利用重组TCR进行治疗,这一过程在短短几年内取得了成功,尤其是使用MART-1 TCR α和β链的开创性研究。尽管TCR T细胞治疗相较于CAR T细胞治疗起步稍晚,但近年学术界和工业界对TCR T细胞产品的临床试验显著增加。
目前阶段,预测究竟是CAR还是TCR能够以最高效、安全、有效且可持续的方式引导T细胞用于癌症治疗,仍为时过早。每种方法都有各自的优缺点,因此它们可能会共存,并为不同类型或人群的癌症提供服务。
TCR治疗的关键优势在于,所有蛋白质都通过MHC呈递给T细胞,因此,所有潜在抗原都在TCR的识别范围内。而对于CAR治疗,仅细胞表面抗原可被识别,这只涵盖了不到10%的潜在靶点,且不考虑表面可及性等因素。CAR治疗的主要优势在于其抗原识别是直接的,不需要依赖MHC,因此单个CAR可适用于所有患者群体,而TCR则只能与特定MHC分子结合形成复合物来识别目标肽。由于MHC的高度多态性,TCR治疗受限于仅能应用于表达特定MHC分子的患者。此外,肿瘤通过丢失或下调抗原处理途径或MHC来逃避免疫应答是TCR治疗的挑战,而CAR治疗则不存在此类问题。
42.2 TCR/CAR的来源
目前,绝大多数CAR结构都采用了scFv结构作为其抗原靶向片段,其中许多来源于单克隆抗体的再利用。这些抗体已被证明是治疗药物,可单独使用或作为抗体药物偶联物。然而,任何与目标抗原结合具有足够高亲和力和特异性的结合元素,都可以用于模块化的CAR构建。事实上,在针对受体时,可以使用配体,正如在IL-13“zetakine” CAR中的应用,它包含了经过突变的重组IL-13,以增强与肿瘤相关的IL13Rα2的亲和力,同时减少与IL13Rα1的结合,从而避免与更广泛表达的受体产生作用。
使用小鼠来源的scFv可能会因为产生人抗小鼠抗体(HAMA)而限制其持久性,并且在某些情况下可能带来安全风险。如果产生了IgE型HAMA,可能导致过敏性休克等严重反应。相比之下,人源化或完全人源化的结合物能够有效减少HAMA的风险,因此在某些情况下可能更为理想并得到广泛应用。
TCRs 可以从多个来源获取。最初的TCR基因工程免疫疗法使用来自自然发生的患者或供体T细胞的TCR。在治疗转移性黑色素瘤的临床实践中,识别黑色素瘤抗原1(MART-1)的TCR(如DMF4 TCR和高亲和力的DMF5 TCR)是从对TIL治疗产生临床反应的患者中获取的。理论上,由于自然情况下TCR重组的范围非常广泛,任何个体都有可能拥有识别其MHC上几乎任何抗原的T细胞的TCR。然而,与正常自身蛋白质具有高亲和力的TCR会通过胸腺的负性选择从TCR库中删除,这使得很难找到自然发生的、对肿瘤抗原具有足够高亲和力的TCR。
这种情况尤其在共享抗原的情况下尤为突出,例如发育抗原(如胎儿癌胚抗原(CEA))或分化抗原(如糖蛋白100(gp100)),以及其他肿瘤相关抗原,如过表达的生长因子受体(包括ERB/HER抗原)。通常,这些“自身”TCR的结合亲和力仅在高μM范围,而相比之下,单克隆抗体(mAb)的亲和力则在nM到pM之间。
虽然偶尔可以从“优秀反应者”患者中分离出针对共享肿瘤抗原(如MART-1)的高亲和力TCR,但大多数情况下,这些TCR只能提供一个初始框架,必须通过逐步氨基酸替换和实验测试来增强亲和力。一个典型的例子是c259 TCR,它识别由HLA-A*02呈递的NY-ESO-1(157-165)SLLMWITQC肽。表达这种TCR的TCR T细胞在恶性黑色素瘤和梭形细胞肉瘤患者中分别达到了50%和80%的客观反应率。
当无法从正常人T细胞中获得足够高亲和力的TCR时,可以从HLA-A*02转基因小鼠或HLA-A*02/人TCR双转基因小鼠中获取更高亲和力的TCR变异体。为确保这种方法成功,目标抗原不能与小鼠同源,这样可以让小鼠将MHC-肽复合物视为“非自身”。通过这种方式,能够生成与目标肽-MHC复合物结合的高亲和力TCR,而这些TCR在胸腺选择过程中不会被删除。接着,可以通过免疫小鼠以所需的蛋白质或肽,随后从淋巴器官中分离出T细胞,在体外进一步刺激和扩增抗原阳性T细胞。
42.3 为CAR T细胞和TCR T细胞寻找合适靶点的挑战
识别适合CAR T细胞和TCR T细胞治疗的合适靶点是一项复杂且具有挑战性的任务。即使是那些已经在癌症疫苗研究中广泛探索,或作为单克隆抗体和抗体药物结合物靶点的抗原(如MAGE-A3和Her2neu),在应用于CAR或TCR治疗时也面临新的挑战。这可能源于T细胞强效激活,以及合成免疫受体引发的意外交叉反应模式。这使得识别合适抗原的工作变得更加复杂,尤其是因为动物模型在CAR和TCR治疗的安全筛选方面并不适用。这是因为许多抗原在小鼠和人类之间不共享,并且两者的MHC背景完全不同。即使使用了人源化小鼠模型,抗原的表达谱和交叉反应谱也很难准确反映人类的情况。因此,在人体试验中观察到的神经毒性、严重的细胞因子释放综合征以及其他一系列毒性反应,往往在小鼠研究中无法预测。
在第一代成功的CAR T细胞疗法中,靶向CD19抗原成功规避了肿瘤特异性抗原所固有的挑战。CD19在整个B细胞系中广泛表达,使其在B细胞恶性肿瘤的后期临床试验中显示出显著疗效。由于B细胞无力症(B细胞功能丧失)可以通过输注静脉免疫球蛋白来部分补偿,因此不会导致严重的免疫缺陷。随后开发的CAR T细胞疗法也采用了类似策略,靶向限于B细胞系的额外抗原(如BCMA、CD20、CD22和κ轻链),进一步扩展了对B细胞恶性肿瘤的治疗范围。
然而,针对非B细胞血液恶性肿瘤或实体肿瘤,尚未找到类似的理想靶点。以黑色素细胞分化抗原MART-1和gp100为例,尽管它们在黑色素瘤中高表达并且被认为是良好的肿瘤排斥抗原,相关的TCR T细胞疗法却表现出较低的客观反应率,且伴随更大的毒副作用,效果远不及自体肿瘤浸润淋巴细胞疗法。因此,这类抗原的应用需特别谨慎。
到目前为止,TCR T细胞领域在目标抗原的选择上大量借鉴了癌症疫苗研究的经验。Table 42.1总结了进入临床试验的TCR T细胞靶向抗原,而Fig 42.1展示了不同治疗路径的数量及其开发阶段。显然,迄今为止有三类抗原占据主导地位:癌胚系抗原、病毒抗原和分化抗原,后者在肿瘤中过表达,但也存在于正常重要组织中。
病毒抗原被认为是最安全的靶点之一,但其适应症仅限于由病毒感染驱动的肿瘤,例如与人乳头瘤病毒(HPV)或乙型肝炎病毒(HBV)相关的肿瘤。EBV和CMV特异性CTL已被用于预防移植后淋巴增生性疾病,但这些疗法主要通过自然CTL的扩增,而非TCR基因转移。
癌胚系抗原具有潜力作为靶点,因为它们的表达通常仅限于胎儿发育阶段,且生殖细胞缺乏HLA-I表达,无法向T细胞呈递抗原。例如,PRAME在健康组织中的表达水平较低。然而,某些癌胚系抗原特异性的TCR T细胞在临床中因交叉反应导致患者死亡,显示出潜在的安全隐患。
第三类是分化抗原,这些抗原在肿瘤中的过表达相对于其健康组织的表达具有特异性。最深入研究的抗原包括在非小细胞肺癌中的EGFR、乳腺癌中的HER2neu、前列腺癌中的PSMA和PSCA,以及恶性黑色素瘤中的gp100和melan-A/MART-1。然而,对于后两者,由于它们在健康皮肤中的表达,导致了严重的毒性反应,这表明当前的技术尚未能在健康组织和肿瘤组织之间建立足够安全的靶向窗口。
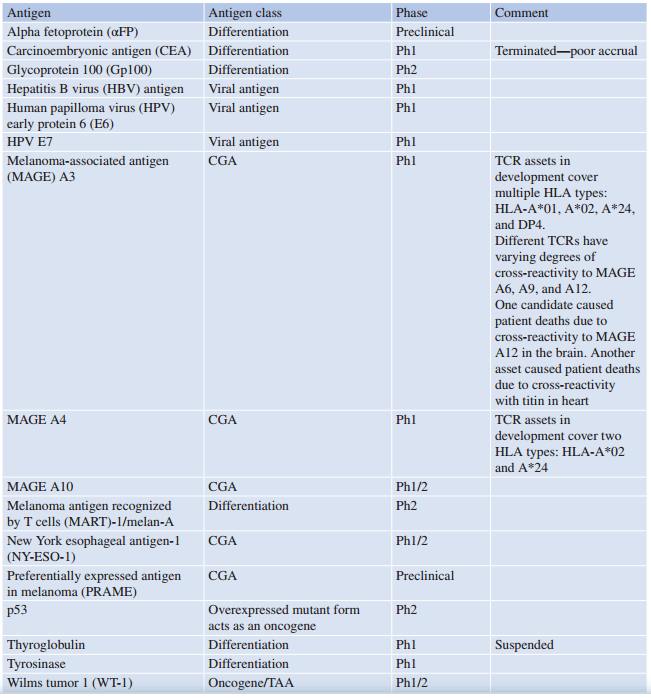
Table 42.1 列出了TCR T细胞在临床试验中的靶向抗原
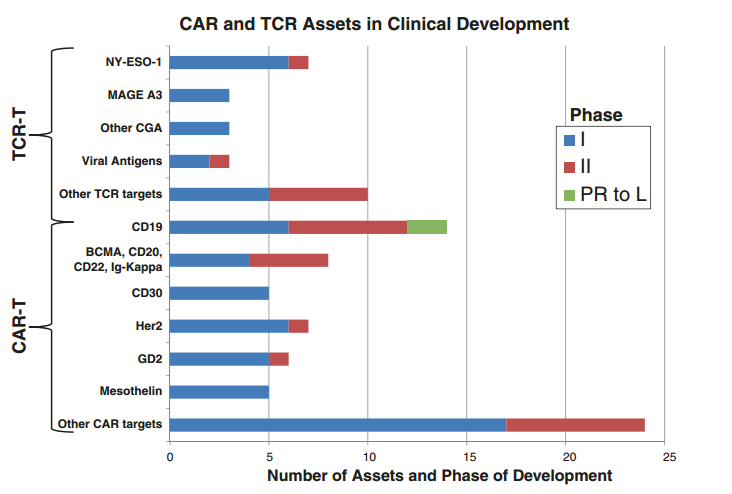
Fig 42.1 展示了CAR T细胞和TCR T细胞治疗的通路。到目前为止,CAR T细胞的开发路径比TCR T细胞更为广泛且成熟。随着CD19靶向疗法的成功,其他B细胞系抗原(如BCMA、CD20、CD22和免疫球蛋白kappa链)占据了主导地位,而CD30虽然严格来说是一种TAA,但正被用于靶向B细胞恶性肿瘤(如霍奇金淋巴瘤和非霍奇金淋巴瘤)。与此同时,肿瘤生殖系抗原在TCR T细胞治疗路径中占据主导地位。
在现有的TCR T细胞疗法中,除了已使用的抗原类别外,还有几个潜在的靶点类别具有巨大前景,其中包括患者特异性新表位(neoepitopes),如异常的与肿瘤相关的翻译后修饰以及与肽处理受损相关的T细胞表位(TEIPP)。
随着深度测序、质谱和生物信息学技术的进步,我们现在能够鉴定出特定患者肿瘤中独特的新表位,并从患者血液中扩增出能够识别这些私有肿瘤突变的自体T细胞。这不仅为实施多克隆TIL样疗法提供了可行性,还可能帮助发现与更大患者群体共享的新表位,用于TCR T细胞疗法。
虽然许多新表位源于氨基酸替代、移码突变或交替/隐秘的开放阅读框架,但最近的研究发现,由磷酸肽和精氨酸(双)甲基化肽引起的翻译后修饰的改变也是有前景的靶点类别。这类靶点有望在更多患者中共享,因为它们不依赖于特定突变,而是依赖于肿瘤中常见的翻译后修饰变化。事实上,异常的蛋白磷酸化是肿瘤细胞的一个重要特征,产生了许多磷酸肽抗原,并且常规αβ T细胞能够有效区分这些磷酸肽与其非磷酸化的对应物。这使得翻译后修饰的抗原成为未来TCR T细胞疗法中的关键靶点,具有广泛的应用潜力。
在TILs或治疗性TCR T细胞的选择压力下,肿瘤可能通过表观遗传或基因突变丧失或下调抗原呈递,从而产生抗性变体。这种HLA基因缺失使肿瘤对T细胞疗法具有抵抗力,但同时可能使其对NK细胞更加脆弱。除了MHC的变化外,其他抗原处理途径组分的下调或丧失也常被观察到,这可能是肿瘤逃避免疫(T细胞和NK细胞)的一种策略。
然而,在MHC表达但抗原处理缺陷的肿瘤中,可能会呈现一组独特且广泛共享的目标肽-TEIPP。迄今为止,合适的表位仅在小鼠中被鉴定出。例如,抗原处理转运体(TAP)缺陷的细胞上,虽然MHC I类分子呈现的肽水平较低,但仍会展示来自TRH4蛋白的肽。在正常情况下,TRH4肽与MHC I类分子Db的结合会被细胞中更高亲和力的肽所竞争,但在缺乏TAP时,足够多的TRH4-Db肽复合物将出现在细胞表面,并能够激活高亲和力的T细胞克隆。这些T细胞克隆之所以存在,是因为在负性胸腺选择中,它们未曾遇到这些肽-MHC复合物(由于TAP正常表达的情况下无法呈递),从而逃脱了被删除的命运。
尽管CAR T细胞领域尝试了许多与癌症疫苗相同的抗原,但一个关键限制是CAR只能靶向细胞表面抗原。目前已有成功靶向B细胞恶性肿瘤的例子,利用B细胞谱系特异性靶点,这些靶点具有相对较少的数量但较高的安全性,因此该领域竞争激烈(Fig 42.1)。此外,针对肿瘤相关抗原和分化抗原的研究也在持续进行,未来几年预计会有更多的临床数据出现(见Table 42.2和Fig 42.1)。
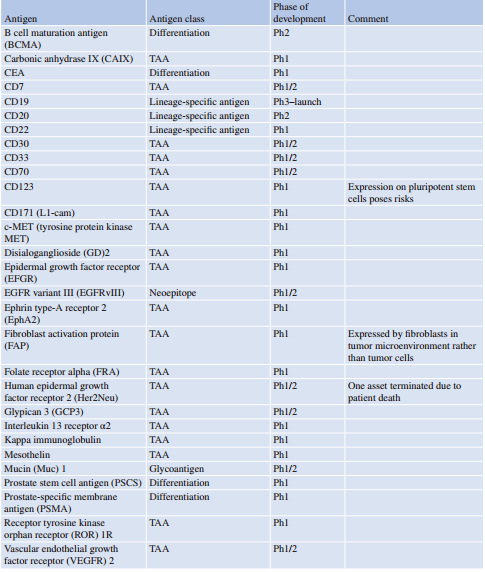
Table 42.2 CAR-T 细胞在临床试验中靶向的抗原
总结而言,目前临床试验中已鉴定出多个合适的靶点,并且在非临床和临床阶段的研究中,科学家们正积极探索更广泛的靶点选择空间。此外,仍然有许多新的或较少研究的靶点类别,包括未来可能利用的突变新抗原,这些领域具有巨大的开发潜力。
这些进展使我们对未来充满信心。在接下来的几年里,越来越多的靶点将被用于多种癌症的治疗,从而填补现有空白,并推动药物开发的进程。在我们探讨限制工程T细胞在肿瘤学中广泛应用的其他两个关键挑战之前,必须强调CAR T细胞和TCR T细胞疗法在非临床和临床开发中的关键特点。
42.4 非临床开发
通过非临床开发,改造后的CAR和TCR修饰T细胞成为了一种“首创的活体药物”。传统的评估方法,如用于小分子抑制剂、疫苗和单克隆抗体治疗的生物制剂评估,均不适用于这类细胞疗法。即便是用于评估输血或骨髓移植的常规方法,也无法完全适应这类新兴疗法。近年涌现的第三类药物,如用于治疗罕见疾病的基因疗法,为单基因缺陷患者带来了治疗希望,而CAR和TCR T细胞免疫疗法则结合了上述所有领域的元素,首次将它们整合在一起。
这种疗法借用了生物制药中单克隆抗体的结合区域,同时通过基因工程利用了转化载体(如伽马逆转录病毒或慢病毒),将靶向受体与功能基因相结合。所有这些技术共同作用,通过体外改造患者的T淋巴细胞,生成了一种依赖于数千年进化来对抗体内疾病的“活体药物”,其在这里的目标是癌症。
开发任何非临床CAR或TCR疗法都必须经历几个关键步骤。首先要考虑的是靶点,T细胞靶点应在适当比例的肿瘤组织上表达,而不应在关键的正常组织上出现。对此,一个例子是首位接受治疗的39岁转移性黑色素瘤女性患者。她接受了大量(10¹⁰个)自体HER2 CAR T细胞,但尽管超过40万名乳腺癌患者接受了抗HER2单克隆抗体(曲妥珠单抗)且副作用较小,这名患者在接受了同样重定向的HER2 CAR T细胞后,出现了严重呼吸窘迫并在多器官功能衰竭后不幸去世。这些症状在输注后15分钟内迅速出现,明确表明了裸抗体与结合T细胞信号区域的抗体之间的显著差异。
尽管可以通过降低CAR受体亲和力或有限给药途径来缓解部分风险,从而选择性摧毁高抗原表达的肿瘤并保护低抗原负荷的正常组织,但最安全的策略仍是靶向真正的肿瘤特异性抗原。
目前,多种方法已被采用来识别肿瘤的临床前靶点。最初,许多机构依赖自己的肿瘤库,通过免疫组化(IHC)或基因表达的逆转录聚合酶链反应(RT-PCR)来检测抗原。然而,近年来,基于生物信息学的资源变得广泛可用,尤其是通过公开的Human Protein Atlas(proteinatlas.org)或The Cancer Genome Atlas(TCGA)(cancergenome.nih.gov)进行评估。
在靶点选择后,通常需要设计结合物,这一结合物通常是单克隆抗体(mAb)的单链抗体变体(scFv)。一旦选择好结合物或scFv,将其工程化为包含连接器、铰链/跨膜结构域(通常来自CD4、CD8或IgG)的DNA构建物,随后再添加至少一个共刺激分子和CD3ζ。尽管有越来越多的新元素被加入,但最低要求仍是上述组分。CAR和TCR的关键区别在于,TCR需要表达匹配的完整CD3α和β链,包括每条链的恒定区和可变区,只有在正确配对时才能实现抗原识别并激活完整的CD3信号通路。
在体外实验中,重组的TCR或CAR在供体T细胞中表达,确认表面表达后,这些细胞将进行特异性识别和功能测试。测试时至少需要评估已知的抗原阳性和抗原阴性靶细胞,实际上,通常会使用多种不同肿瘤类型的细胞系进行评估。实验功能测试大体分为两类:(1)效应T细胞刺激或(2)靶细胞破坏。
通过初步的特异性测试后,接下来进行的是安全性评估,主要包括两种类型:(1)靶点可能也在非肿瘤组织中表达,或(2)非特异性毒性,即受体识别了非目标抗原。每种安全性测试都面临挑战,需要对不同细胞/组织类型的基因表达进行分析。在检测“靶点作用于非肿瘤组织”时,实验需要一系列正常人细胞和组织作为测试靶标。一些研究团队使用人源原代细胞系,而另一些则直接从供体获取原代细胞和组织移植物进行测试。
非特异性毒性较难预测,且在TCR疗法中更为常见。其原因可能包括:(1) 基因/蛋白共享序列的存在,这些序列可以在MHC背景下以类似肿瘤源性表位的构象呈现;(2) TCR亲和力调谐,即提高TCR对特定肽-MHC复合物的亲和力,可能导致对正常组织中表达的其他肽-MHC复合物产生非特异性结合,而这些结合通常在胸腺选择过程中应被筛除。
一个典型的例子是MAGE-A3肽-HLA-A*01复合物的TCR亲和力成熟,后续分析发现患者死亡的原因是TCR误识别了心肌高表达的肌肉蛋白titin。如今,预测新TCR交叉反应性的新方法已成为临床前开发的标准步骤,诸如对毒性相关组织的三维培养模型测试、肽排列的系统扫描,以及计算机预测等方法,能够帮助评估TCR的潜在交叉反应性。这类正常细胞/组织毒性检测方法正在不断改进,新的模型和安全技术的开发进展将有助于减少患者中出现未预料的不良事件。
在CAR和TCR疗法的开发过程中,体内模型有一定优势。免疫缺陷小鼠模型(如NOD-SCID-common gamma chain k/o(NSG)或NOG小鼠)可用于移植人类肿瘤和人类TCR或CAR T细胞,这些模型具有完整的心血管系统和广泛的血管网络,能够将T细胞运输至肿瘤部位。尽管这些模型能够显示抗肿瘤效果和T细胞在肿瘤部位的定位,最近也在T细胞耗竭和检查点阻断方面显示出一定的适用性,但它们仍存在局限性。
不幸的是,鼠类与人类之间共享的肿瘤靶位点极少,难以提供关于安全性或正常组织毒性的信息。同种移植小鼠模型在评估CAR疗法的有效性及其下游机制方面有独特优势,但这些模型并不完美:(1) 它们可能需要具有不同亲和力的单克隆抗体;(2) 它们需要使用小鼠基因编码的载体构建,而非人类同源物;(3) 小鼠的免疫系统和生理学与人类差异显著,导致模型中的结果不能保证在患者身上有效。
至今,使用非人灵长类动物(NHP)模型在确定CAR或TCR疗法的安全性和毒性方面的效果有限,主要原因是人类与NHP的可比性较差,且缺乏适合的NHP肿瘤模型。值得注意的是,根据美国食品药品监督管理局(FDA)肿瘤学的规定,I期临床试验的支持目前并不需要依赖动物模型。
42.5 基因工程T细胞疗法:临床开发
42.5.1 嵌合抗原受体T细胞治疗
第一代嵌合抗原受体(CAR)大约在15年前被引入临床试验。这些CAR由一个scFv与CD3ζ TCR信号链通过短跨膜结构域融合而成。这种设计的CAR-T细胞能够在抗原识别时表现出细胞毒性活性,但缺乏持久性。目前正在临床试验中测试的CAR已进入第二代结构,通过添加共刺激信号提高疗效。目前绝大多数临床试验都在评估携带4-1BB或CD28基序的第二代CAR,此外,研究也在探索具有多个共刺激结构域的第三代CAR,以及引入OX40或CD27等额外共刺激结构域的第四代CAR。虽然这些新一代设计正在临床试验中测试,但尚未确定它们是否能明显优于第二代CAR。
CD19在大多数B细胞白血病和淋巴瘤的表面表达,由于它仅在正常B细胞中表达,而在其他正常组织中不表达,因此成为过继T细胞疗法中最具吸引力的靶点。许多学术中心正在开发CD19导向的CAR-T细胞临床项目。初步结果令人振奋,不仅促进了多个学术和制药行业的合作伙伴关系,也推动了注册研究的启动(Table 42.3)。
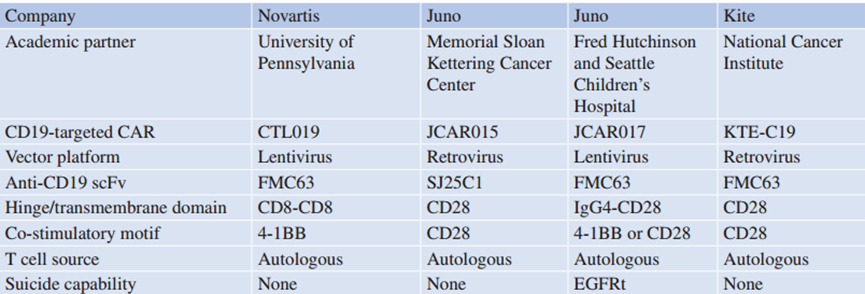
Table 42.3 临床最先进的CD19靶向CAR-T细胞方案选择
美国宾夕法尼亚大学的研究人员首次在三例重度预处理的慢性淋巴细胞白血病(CLL)患者中,发现了靶向CD19的CAR-T细胞(含有4-1BB共刺激,即CTL019)的惊人临床活性。长期随访研究显示,14名患者中有8名(总有效率 [ORR] 为57%)有反应,其中4名患者达到了完全缓解(CR),且没有最小残留疾病(MRD)的证据。令人瞩目的是,这些CAR-T细胞在体内可持续数年,且在本研究中,未有CR患者出现复发,进一步展示了这种疗法的治疗潜力。截至目前,超过45例复发或难治性CLL患者在宾夕法尼亚大学接受了治疗,ORR为45%。其他研究组在较小的患者队列中也展示了类似的CLL活性。
多个研究小组还报道了使用不同CAR-T细胞设计治疗复发/难治性急性淋巴细胞白血病(ALL)的儿童和成人患者,获得了高CR率。费城儿童医院和宾夕法尼亚大学在一项研究中报道了30例ALL患者(25例儿童,5例成人)接受CTL019治疗的结果。27例患者(90%)达到了CR,6个月的生存率为78%,并且在某些患者中观察到了长达24个月的持久缓解,这些缓解与持续存在的CAR-T细胞相关。美国国家癌症研究所使用19-28z CAR-T细胞治疗了45名儿童和年轻人,报告的CR率为60%。在分析时,所有患者仍然存活,89%保持无病状态(持续时间5-28个月)。纪念斯隆凯特琳癌症中心报告了45名复发性ALL成年患者接受JCAR015治疗的结果,JCAR015是一种含有CD28共刺激分子的靶向CD19的CAR。尽管CAR-T细胞的持续时间仅为几个月,但82%的患者达到了CR。Fred Hutchinson癌症研究中心的研究显示,29例复发ALL患者中有27例(93%)在以CD8+
+ 1:1比例输注含有4-1BB的CAR-T细胞后达到了CR,其中25例(86%)无MRD的证据。
CD19导向的CAR-T细胞疗法在重度预处理的非霍奇金淋巴瘤(NHL)患者中也展现了良好的活性。在美国国家癌症研究所,9例复发/难治性弥漫性大B细胞淋巴瘤(DLBCL)患者的ORR为67%,而在宾夕法尼亚大学,15例DLBCL患者的ORR为47%,8例可评估的复发/难治性滤泡性淋巴瘤患者的ORR为73%。在这项研究中,未达到CR的患者最终出现了复发。
由Kite公司赞助的多中心关键研究ZUMA-1测试了含有CD28共刺激结构域的CAR-T细胞KTE-C19(axicabtagene ciloleucel, Axi-cel),其结果已经报道。研究中共有101例侵袭性非霍奇金淋巴瘤(NHL)患者(包括77例弥漫性大B细胞淋巴瘤(DLBCL)和24例原发性纵隔B细胞淋巴瘤或转化型滤泡性淋巴瘤)接受了氟达拉滨和环磷酰胺联合的淋巴细胞清除治疗,随后以2 × 10⁶细胞/kg的剂量输注Axi-cel。研究显示,ORR为82%,其中CR率为54%,6个月的总生存率(OS)为80%。截至数据截止时,44%的患者仍处于缓解期。ZUMA-1的研究结果已提交给美国食品药品监督管理局(FDA),以支持Axi-cel的生物制品许可证申请,用于治疗复发或难治性侵袭性NHL且不适合移植的患者。
总体来看,这些结果表明CAR-T细胞疗法在CD19+ B细胞恶性肿瘤中的成功应用,但也凸显了其潜在的致命毒性风险。尽管如此,风险/收益比强烈支持在恶性肿瘤(如复发/难治性ALL或DLBCL)中使用CAR-T细胞,这些肿瘤迫切需要有效的治疗手段。预计CD19靶向CAR-T细胞的临床试验结果可能在2017年首次获得监管机构批准,用于ALL和DLBCL患者的基因工程过继性T细胞疗法。
此外,一系列临床前和早期临床结果表明,靶向多发性骨髓瘤中表达的B细胞成熟抗原(BCMA)的CAR-T细胞有望成为该技术的下一个临床应用突破。多个团体,包括南京联想生物技术有限公司、Kite、bluebird和诺华,正在开发靶向BCMA的CAR-T细胞。同样,针对实体癌中表达的多种抗原的CAR-T细胞疗法也在进行中(Table 42.2和Fig 42.1)。在间皮素(用于治疗间皮瘤、胰腺癌、卵巢癌)和EGFRvIII(用于治疗胶质母细胞瘤)的早期临床试验中,已确认了该技术的安全性。尽管与B细胞恶性肿瘤中的疗效相比,现有的实体瘤疗效结果尚不理想,但由于当前临床试验的患者数量有限,尚无法对CAR-T细胞疗法在实体瘤中的潜力作出明确结论。
42.5.2 T细胞受体转导T细胞
如前所述,十多年前,美国国家癌症研究所(NCI)的研究人员证实,从自体新鲜肿瘤样本中提取并体外扩增的黑色素瘤反应性肿瘤浸润淋巴细胞(TILs)过继移植,能够在49-72%的转移性黑色素瘤患者中诱导肿瘤消退。然而,这种方法仅适用于一半能产生TIL的黑色素瘤患者,在其他恶性肿瘤中的成功率非常有限。这一局限性推动了细胞转移研究的进一步发展,在这些研究中,T细胞被基因工程改造,以表达针对多种人类癌症抗原的TCR。
一项临床试验首次提供了基于TCR基因治疗能够在癌症患者中诱导深刻且持久反应的早期证据。在该试验中,13名患者中有2名在接受过继性转移的表达MART-1反应性TCR的自体T细胞后,出现了肿瘤消退。在随后的研究中,使用了更高亲和力的MART-1 TCR,其中20名患者中有6名(30%)和16名患者中有3名(19%)接受了鼠源性抗人gp100高亲和力TCR治疗。不幸的是,治疗过程中出现了严重的靶外肿瘤毒性,主要影响患者皮肤、眼睛和耳朵中的正常黑色素细胞,这突出显示了靶向几乎完全缺失于正常组织的抗原的必要性。
正如本章前面提到的,使用MAGE-A3反应性TCR转导的T细胞过继转移,因两种不同TCR的靶交叉反应性导致了意外死亡。如今,已经可以通过体外实验和计算机模拟方法预测新型TCR结构的交叉反应性,这将大大提高新型TCR工程产品的患者安全性。
到目前为止,只有有限的研究探索了TCR T细胞技术,并显示出一致的临床活性。利用TCR工程外周T细胞靶向癌症抗原纽约食管鳞状细胞癌1(NY-ESO-1)的研究,产生了最为有前景的数据。因此,这类试验需要特别关注和进一步研究。
42.5.2.1 瞄准NY-ESO-1
NY-ESO-1是一种癌胚抗原(CGA),在多种肿瘤中表达,包括10-50%的转移性黑色素瘤、肺癌、乳腺癌和卵巢癌,以及70-80%的滑膜肉瘤。NCI研究人员于2011年首次发表了使用γ-逆转录病毒向自体T细胞递送针对HLA-A*02限制性NY-ESO-1九肽(残基157-165)的高亲和力TCR的临床研究结果。17名患者(6例滑膜肉瘤和11例黑色素瘤)携带NY-ESO-1抗原强表达的肿瘤(2-4+,>50%的细胞)。治疗方案包括淋巴细胞消耗性化疗(环磷酰胺60 mg/kg/d,共2天,氟达拉滨25 mg/m²/d,共5天),随后输注NY-ESO-1 TCR转导T细胞(中位数5 × 10¹⁰,范围1.6 ~ 130 × 10⁹),并辅以全身IL-2治疗。
研究结果显示,9名患者有反应,其中2名黑色素瘤患者达到持续超过1年的完全缓解(CR),1名滑膜肉瘤患者达到了持续18个月的部分缓解(PR)。最近的研究更新包括另外21名患者的数据(12例滑膜肉瘤,9例黑色素瘤)。滑膜肉瘤的ORR为61%,估计的3年生存率和5年生存率分别为38%和14%。在黑色素瘤患者中,ORR为55%,估计的3年和5年生存率均为33%。研究中观察到的毒性主要是与淋巴消耗方案和IL-2治疗相关的预期反应。
这些结果验证了NY-ESO-1作为过继性T细胞免疫治疗中一个有前景的癌症抗原。Adaptimmune Therapeutics,一家生物技术公司,利用其专有的SPEAR®(特异性肽工程亲和受体)T细胞工程平台,已在HLA-A*02阳性的NY-ESO-1表达肿瘤患者中开展了六项临床研究。截至2016年1月,已有53名患者接受了NY-ESO-1c259SPEAR®治疗,其中27例为多发性骨髓瘤,26例为各种实体瘤,包括滑膜肉瘤、黑色素瘤、卵巢癌和NSCLC。
迄今为止,在实体瘤研究中,滑膜肉瘤的数据最多。在12例不可切除、转移性或复发性滑膜肉瘤患者中,6例达到了客观缓解(ORR为50%)。在卵巢癌和黑色素瘤的研究中,分别有6名和4名患者接受了治疗,但目前尚未观察到任何目标缓解。值得注意的是,这两种适应症的淋巴细胞消耗方案完全由环磷酰胺组成(未使用氟达拉滨),这可能部分解释了缺乏客观反应的原因。未来的试验将采用标准的NY-ESO-1筛查和含氟达拉滨的淋巴消耗方案。另一个重要发现是,NY-ESO-1c259SPEAR™T细胞在输注后3年以上仍可持续存在。
宾夕法尼亚大学的研究人员将TCR NY-ESO-1的应用扩展到多发性骨髓瘤,利用慢病毒平台使T细胞表达识别NY-ESO-1的TCR。在这项研究中,20例NY-ESO-1阳性的多发性骨髓瘤患者在接受自体干细胞移植(SCT)两天后,接受了基因工程T细胞治疗。结果显示,NY-ESO-1 TCR工程T细胞是安全的,能够持续输送到骨髓中,并且表现出与多发性骨髓瘤临床活性相关的延长持久性。患者的中位无进展生存期(PFS)为19.1个月,这表明该方法在复发/难治性多发性骨髓瘤患者中具有潜在疗效。未来,如何准确评估NY-ESO-1 TCR T细胞的活性,而不受自体SCT的干扰,将是一个重要的研究方向。
最近的研究还表明,NY-ESO-1工程T细胞在异种移植小鼠中对播散性神经母细胞瘤显示出疗效。这些非临床数据支持了NY-ESO-1作为一个合适靶点的潜力,除了滑膜肉瘤、恶性黑色素瘤和多发性骨髓瘤之外,还可能在其他肿瘤类型中发挥作用。
42.5.2.2 其他临床TCR靶点
尽管TCR T细胞对NY-ESO-1阳性肿瘤的治疗活性较低,并且由于TCR T细胞的有限持久性受到阻碍,这可能限制了持续反应的实现,并导致由于组织负荷而产生不良毒性。目前,多个在正常组织中低水平表达的癌症相关抗原(如CG抗原、CEA和Her2)正成为TCR工程T细胞的靶向目标(Table 42.1)。未来2-3年内,随着针对不同抗原的TCR工程T细胞进入临床研究,更多的临床数据将帮助我们确定治疗癌症患者的最佳靶点和TCR设计(Table 42.4)。
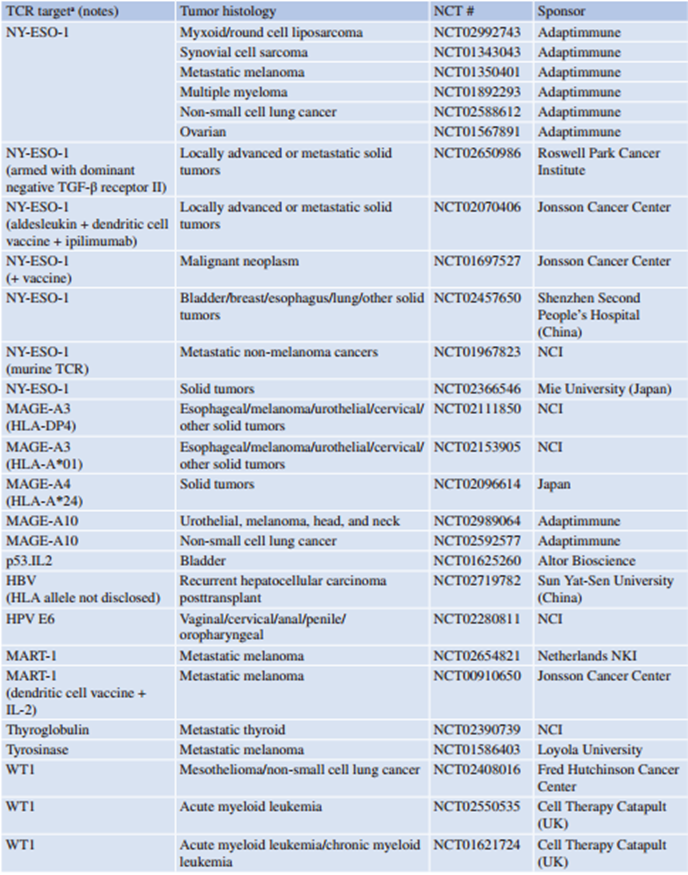
Table 42.4 临床TCR T细胞产品
来源: clinicaltrials.gov
除非特别说明,所有正在进行的TCR T细胞临床试验均为HLA-A*02限制性的非综合选择
本文由Oncolab微信公众号翻译整理自Oncoimmunology: A Practical Guide for Cancer Immunotherapy,仅用于学习交流使用,如需购买原版书籍可点击阅读原文购买。
— THE END —
来源 | Oncoimmunology: A Practical Guide
for Cancer Immunotherapy
初稿翻译 | 曾世纪
图文排版 | 林子畅 邓越华
审核修改 | 王坤
(转载请保留此部分内容)

关注本号~

加入读者交流群~
(添加请备注单位姓名)

加入知识星球~
点亮赞与在看
让更多人看到
本篇文章来源于微信公众号:OncoLab